核心要点6:全面涵盖LAAC方法学关键要素,从影像评估[经胸超声心动图(transthoracic echocardiography,TTE)、TEE、CTA多种技术精准剖析]到通用步骤(穿刺、监测、造影等流程拆解),再到塞式、盘式封堵器操作(选择、置入、评估、调整全方位解析)及围术期管理要点(生命体征监测、并发症预防处置等环节进行阐释),为LAAC规范、精准实施提供技术指引与完备操作手册。
6.1 影像评估及通用步骤
6.1.1 影像学方式选择
TTE、TEE和心脏CTA对LAAC有效性和安全性的保障具有十分重要的意义,建议在LAAC手术前使用TTE、TEE或心脏CTA进行基线术前成像。一些经验丰富的中心已发展到在LAAC手术开始时进行基线TEE,但对于缺乏经验的超声医师应不予以推荐。随着操作流程的不断优化,ICE在LAAC手术中的应用日趋成熟,在经验丰富的中心甚至已替代TEE成为LAAC术中主要的影像学方式之一。
(1)TTE
二维及三维TTE在术前可提供左心房、左心室大小及功能参数,排除瓣膜相关房颤、左心室血栓、合并需要手术干预或长期抗凝治疗的瓣膜病;TTE大动脉短轴、四腔切面图像在术中可用于指导房间隔穿刺的定位,评估术中、术后有无急性或亚急性心包积液等并发症的发生。因此,TTE应作为LAAC术前的常规检查。
(2)TEE
① 术前评估:应在术前24 h内完成,多角度(0°、45°、90°、135°)扫描探查左心耳形态、结构,精确定量测量左心耳的深度、开口,排除左心耳内血栓形成(图2)。为确保获得最大尺寸,应在左心耳最大充盈期间(左心室收缩)进行测量,通常此时平均左心房压力>12 mmHg(1 mmHg=0.133 kPa)。对左心耳进行三维TEE成像评估可以提高尺寸测量的准确性。
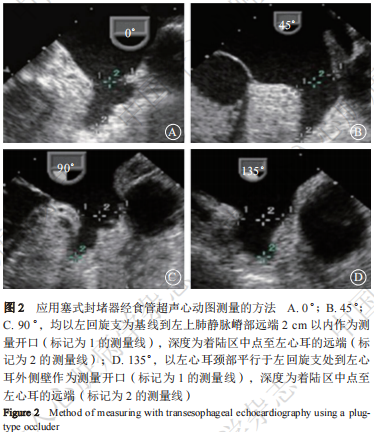
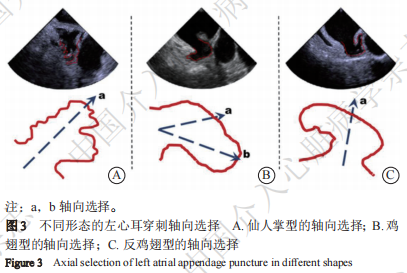
② 术中、术后检查:术中TEE引导房间隔穿刺,房间隔穿刺有其特殊性,除反鸡翅型左心耳要偏下、偏前外,其余类型要求穿刺点位于中间偏后、偏下。穿刺针、鞘管在送入体内前需要根据心房大小对其头端塑形(图3);监测封堵器释放过程;观测封堵位置,检查封堵器的锚定、封堵器稳定性,测量封堵器压缩比,检查封堵器周围是否存在PDL,测定PDL的宽度,检查封堵器对周围结构(如二尖瓣)的影响、是否存在心包积液、心脏压塞等并发症。
③ 术后随访:通常建议术后45 d~3个月、6个月、12个月随访复查TEE,观察封堵器械是否稳定、有无DRT、有无PDL、左心房有无血栓及左心功能变化等。
(3)心脏CTA
TEE目前被认为是LAAC金标准成像方式,但其半侵入性和禁食等要求一定程度上限制了其临床应用。CTA具有扫描速度快、图像空间分辨率高的优势,三维影像多角度投影有助于术者更好地理解左心耳的解剖结构,缩短术者的手术学习曲线;有助于患者LAAC围术期评估及优化封堵进程,进一步提高LAAC的准确性、有效性和安全性,在一些医疗机构中,心脏CTA已成为术前首选的影像学检查方法。心脏CTA扫描应选用心电门控模式,以确保左心耳和着陆区的显影效果,同时最大限度地减少运动伪影。值得注意的是部分房颤患者因左心耳功能不全,CTA检查时对比剂无法在首期扫描时完全充盈至左心耳远端,进而误判为存在左心耳血栓,建议常规进行延迟扫描,延迟扫描是在首期扫描后延迟60~180 s后采集第二期图像;通过延迟扫描,心脏CTA对于左心耳血栓的诊断敏感度、特异度、阴性预测值和阳性预测值均能达到100%。
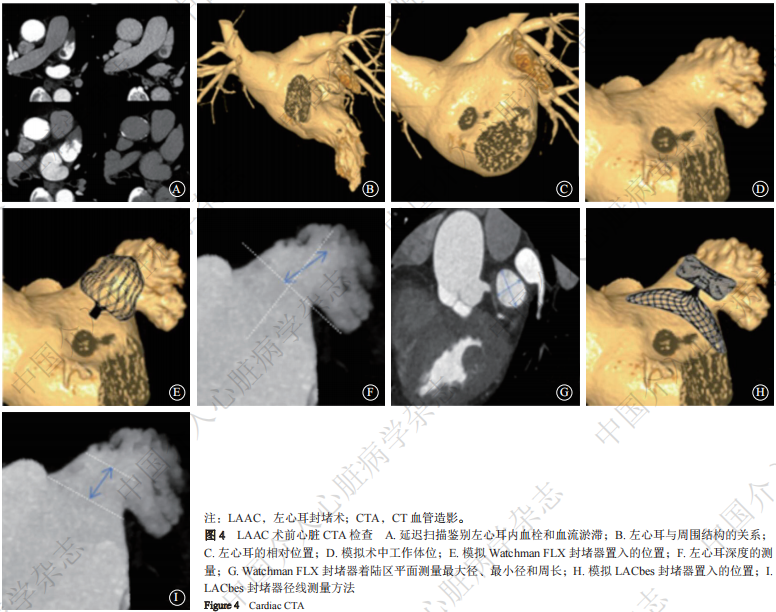
① 术前评估:术前心脏CTA检查目的是确定LAAC的可行性,为围术期排除左心耳血栓、确定房间隔穿刺位置和封堵器置入的投照角度、封堵器类型和尺寸的选择等提供准确的评估(图4)。心脏CTA检查可以精准判断左心耳内有无血栓(图4A),VR图像可清晰显示左心耳形态与周围结构的毗邻关系(图4B),能够确定左心耳相对位置(图4C),并可以根据标准工作体位[右前斜位(right anterior oblique,RAO)30°,足位(caudal,CAU)20°]或根据此体位适当旋转VR图像充分暴露左心耳及深度来模拟DSA投射角度(图4D)。左心耳封堵器常分为塞式封堵器和盘式封堵器两种;对于塞式封堵器(以Watchman FLX为例)进行CT测量时,首先在VR图像上根据左心耳形态、梳状肌分布来预估封堵器置入的位置(图4E),然后在多平面重建(multiplanar reconstruction,MPR);图像将十字线定位在着陆区预期位置,测量左心耳深度(图4F),并通过旋转十字线以生成着陆区的正面视图,在此视图中测量着陆平面的最大径、最小径及周长(图4G),通过周长衍生直径和封堵器压缩比(10%~30%)来确定封堵器型号。对于盘式封堵器(以LACbes为例)进行CT测量,首先也在VR图像上根据左心耳形态、梳状肌分布来预估盘式封堵器置入的位置(图4H),MPR图像上将十字线定位在左心耳口部位置,通过旋转十字线以生成口部的正面视图,在此视图中测量口部的最大径,然后将测量线向左心耳侧移动12~15 mm测量锚定区的最小和最大径,结合左心耳口部的最长径以及锚定区的大、小径来选择合适的盘式封堵器(图4I),对于封堵盘尺寸一般推荐比开口最大径大4~6 mm, 但还应注意封堵盘对毗邻结构的影响(如二尖瓣环、肺静脉嵴)和左心耳内部的分叶及拟置入封堵器左心耳主叶的深度。
② 术后随访:对于不能耐受TEE的患者,可用心脏CTA进行术后随访,主要分析判断封堵器的位置、PDL、内皮化和DRT情况。
(4)ICE
相较于TEE而言,ICE的优势明显。可送入左心房多角度探测,操作灵活,成像更为清晰;无食管损伤(包括探头机械损伤及热损伤)风险,患者耐受程度更好;术中对比剂使用更少,甚至可实现零对比剂及零射线左心耳封堵;可局部麻醉下完成手术,操作不依赖于专业超声人员,手术效率更高,手术安排更灵活,换台时间更短。
① 排除血栓:对于因解剖因素或食管疾病因素而不耐受TEE检查的患者,术前可选择ICE作为排除左心房及左心耳的手段。ICE导管通常经股静脉穿刺入路,可分别置于右心房、右心室流出道及冠状静脉窦扫描来排除左心耳血栓。右心房扫描时,ICE探头于基准位(home view)顺时针转动,在出现二尖瓣及左心房界面时,继续转动,即可发现左心耳口部及体部;在RAO投照位下,ICE导管打弯在低位三尖瓣环后方回撤可送入冠状静脉窦口部,松弯并顺时针旋转导管,并轻柔向前推送导管至冠状静脉窦远端,探头自下向上扫描左心房体部及左心耳;ICE导管在基准位打A弯及逆钟向旋转,使导管头端背向三尖瓣环,前送导管跨瓣,进入右心室后松弯至室上嵴,通过打A弯送导管,打L弯并前送导管,进入右心室流出道和肺动脉,从右前侧向左后侧扫描左心耳短轴。
② 指导房间隔穿刺:在基准位时,ICE导管打P+R弯,暴露上腔静脉,可探视导丝及固定弯鞘。送入房间隔穿刺针,下拉针和鞘,在卵圆窝切面寻找“帐篷征”(tenting sign)。穿刺点尽量选择房间隔膜部靠近肌部的部位(间隔下1/3部位),ICE扇面指向左心耳与左上肺静脉(left superior pulmonary vein,LSPV)之间的嵴部;确认突破感后注入生理盐水见左心房内显影,提示穿刺针在左心房内;将导丝送入LSPV,用封堵器输送鞘充分扩张穿刺点,如有三维电解剖系统,则在心房模型中标记穿刺点位置,将鞘退至右心房,在X线和/或三维电解剖系统(可标记及显示穿刺点位置)指引下,沿导丝所在方向将ICE导管送入左心房(过间隔时需保持顺时针方向的趋势)。
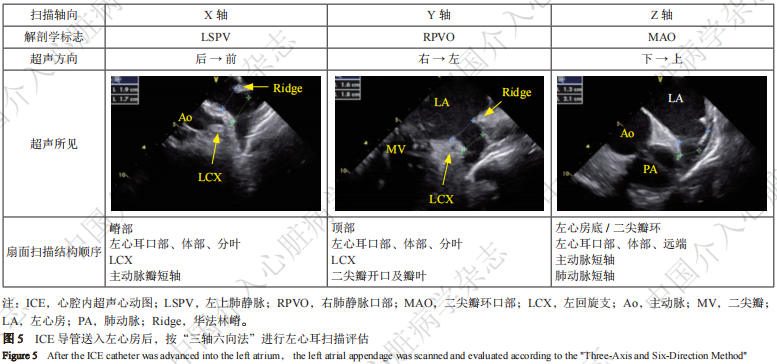
③ 左心耳评估:当ICE导管送入左心房后,可依据“三轴六向法”(图5),分别将ICE导管送至3个解剖学位置对左心耳进行正交垂直的立体扫描。X轴,LSPV(如左心耳位置较低,也可送入左下肺静脉),自后向前扫描;Y轴,心房中部近右侧肺静脉口,自右向左扫描;Z轴,二尖瓣环口部上方近左心房底部,自下向上扫描。由于4D ICE尚未普及,扫描时常需按照“缘到缘(edge-to-edge)”的方法在同一轴向轻微转动探头,以实现完整扫描。注意相应切面左回旋支的位置,寻找最大口部直径、着陆区直径及有效工作深度。也可在不同轴向扇面中采用多普勒血流分析左心耳血流速度等信息。如有三维电解剖系统辅助,可在右心房通过ICE扇面对左心房、左心耳、左肺静脉进行三维模型重建,从而更为精准、实时地指导ICE导管在左心房内的评估操作,降低术中X线暴露。
④ 指导并评估封堵器置入:在完成“三轴六向法”评估后,选择型号合适的封堵器。送入封堵器前,可将ICE导管固定于其中一个相对稳定的位置,超声扇面指向该轴向左心耳最大径方向。在猪尾导管引导下,经输送鞘送入左心耳口部以内或最大工作深度,按各类封堵器标准操作流程进行封堵器到位及展开操作。当封堵器成功展开后,可重复上述“三轴六向法”从不同轴向扫描评估封堵效果,通过牵拉测试实时监测封堵器的稳定性,通过多普勒血流分析是否存在封堵器边缘分流。待封堵效果满足各类封堵器释放标准后,释放封堵器。通过ICE扫描是否存在心包积液。如未达到释放标准,可在ICE影像监视下,通过回收及再次展开等操作,调整封堵器位置以达到满意的封堵效果。
⑤ 绿色LAAC:ICE的应用,使得术中X线曝光量及对比剂用量极大程度地减少,从而实现绿色左心耳封堵。术中可以采用生理盐水替代对比剂,从而实现零对比剂左心耳封堵,保护患者肾功能,减少围术期急性肾损伤。三维电解剖系统中,可实时显示ICE导管定位及扫描扇面,准确定位及评估左心耳解剖学结构,极大程度地减少术中X线曝光量,甚至实现零射线LAAC。
⑥ 带血栓LAAC:对于反复抗凝治疗无法溶解的顽固性左心耳血栓,可在ICE指导下进行带血栓LAAC。手术可于局部麻醉下完成,术前通常建议经股动脉置入双侧脑保护装置,以防止术中血栓脱落导致的栓塞风险。完成房间隔穿刺后建议在ICE指导下行免导丝法直接将房间隔穿刺鞘送入左侧肺静脉口部,再送入加硬钢丝至LSPV交换封堵鞘管。术中仍建议将ICE导管送入左心房,采用“三轴六向法”对左心耳解剖学结构及其内血栓位置及形态进行精确评估。与常规封堵操作不同的是,术中首选可“推进式”释放的盘式封堵器(如LAmbre封堵器等),避免猪尾导管进入左心耳内,尽量避免行左心耳对比剂,以防血栓脱落;封堵器固定盘应在左心耳口部或接近血栓外侧的着陆区展开,并采取向内推送的操作,将不稳定的血栓向左心耳深部推挤。展开固定盘后,确认血栓位置安全后,展开封堵盘。值得注意的是,封堵器的选择很重要,尽量避免术中更换封堵器的操作;尽量减少过多的牵拉测试,以防止术中血栓脱落。带血栓LAAC对术者经验及操作有较大挑战,建议在ICE指导封堵经验丰富的中心进行开展。
6.1.2 患者体征监测
术中全程监测患者心电和血压,必要时进行血氧饱和度监测。
6.1.3 股静脉穿刺
使用Seldinger血管穿刺技术建立股静脉通路。
6.1.4 左心房压与活化凝血时间(activated clotting time,ACT)监测
房间隔穿刺后要注意术中抗凝和左心房压监测。通常按60~100 IU/kg给予普通肝素,5~10 min后进行ACT,术中ACT控制在250~350 s;维持左心房平均压≥10 mmHg,若<10 mmHg,建议酌情补液。
6.1.5 导丝及鞘管交换
房间隔穿刺成功后,导丝送至LSPV,房间隔穿刺鞘沿导丝缓慢推送至LSPV口部,撤出内鞘及导丝,保留外鞘,送入加硬导丝至LSPV,若导丝难以送入LSPV,可将加硬导丝塑形成两圈半形状在左心房内展开。固定加硬导丝,撤出房间隔穿刺鞘,将导引鞘沿加硬导丝缓慢送至LSPV口部后,撤出内鞘和导丝。送入猪尾导管,将外鞘和猪尾导管缓慢后撤,旋转猪尾导管送入左心耳内。
6.1.6 左心耳造影
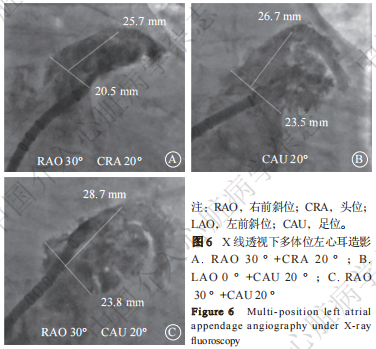
猪尾导管送至左心耳主叶远端,导引系统头端置于左心耳口部,二者一同推注对比剂造影。一般通过“三体位”造影图像来确认左心耳的形态:①RAO+头位(cranial,CRA),即右肩位,如RAO 30°~45°+CRA 20°;②左前斜位(left anterior oblique,LAO)+CAU,如LAO 0°~15°+CAU 20°;③RAO+CAU,即肝位,如RAO 30°~45°+CAU 20°(图6)。不同患者造影角度可能会有所不同,为获得清晰的左心耳图像,可对造影角度进行调整。一般将“RAO+CAU”称为工作体位,在此体位大多数患者左心耳能够充分展开,也可通过多排计算机断层扫描(multislices computed tomography,MSCT)提前确定工作体位,在工作体位进行封堵器的展开,完成LAAC。
6.2 塞式封堵器操作方法
以Watchman FLX为例,介绍塞式封堵器的操作方法、评估流程以及常用的操作技巧。
6.2.1 器械的选择与准备
封堵器的尺寸应较左心耳封堵器着陆平面最大直径增加4~6 mm或根据封堵器着陆平面CT周长衍生直径和封堵器压缩比(10%~30%)进行选择,结合左心耳深度和内部空间情况选择合适尺寸的封堵器。输送系统预装一体化设计,冲洗标准步骤:松止血阀,通过牵拉和推拉钢缆检查钢缆与封堵器连接是否良好,注意不能将封堵器推送到输送系统外;输送系统尾端连接50 ml螺口注射器,手指轻轻堵住输送系统远端口部,先冲洗输送系统近端,见止血阀出水后即可一边冲水一边旋紧止血阀;将输送系统远端完全浸没在肝素盐水中,一边轻拍鞘管一边快推慢抽排气2~3次,检查鞘管内部无气泡即可,保留30 ml以上肝素盐水于注射器内备用;取出并伸直输送系统,使得封堵器远端对齐输送系统远端MARK环。
为便于封堵器在展开时精准定位,可在DSA实时屏幕上画出左心耳轮廓、封堵线、轴向线,在猪尾导管的引导下将导引鞘送入左心耳体部,之后左手固定导引鞘,右手缓慢撤出猪尾导管,旋松导引鞘止血阀使血液流出,充分排空气体,助手向输送系统持续推注肝素盐水,同时术者缓慢将输送系统推送至与导引鞘远端MARK环对齐,右手固定输送系统,左手缓慢回撤导引鞘与输送系统锁合,听到“咔”一声即代表锁合完成,将压力延长管连接至输送系统。
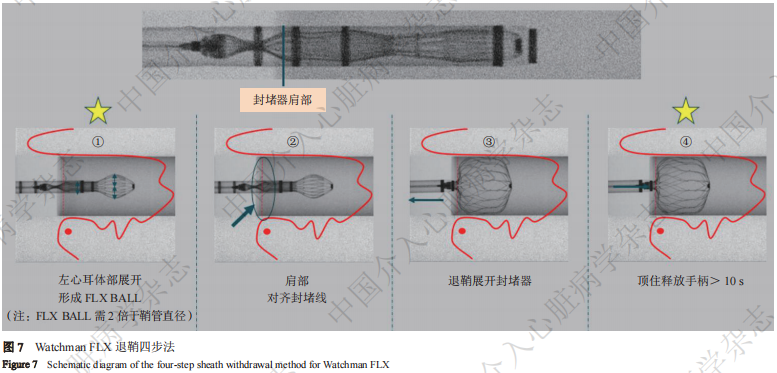
6.2.2 封堵器的展开
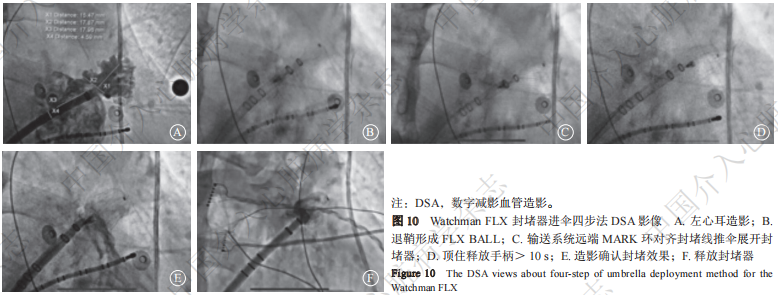
器械展开时,旋松输送系统止血阀,术者左手握紧导引鞘防滑螺纹,右手固定输送系统的释放手柄,左手将锁合后的系统整体缓慢回撤,器械缓慢展开,当器械远端展开的最大直径约为导引鞘管直径的2倍时,即形成一个标准的FLX BALL,此时器械可在左心耳内自由进退。封堵过程通常采用以下3种操作方法。
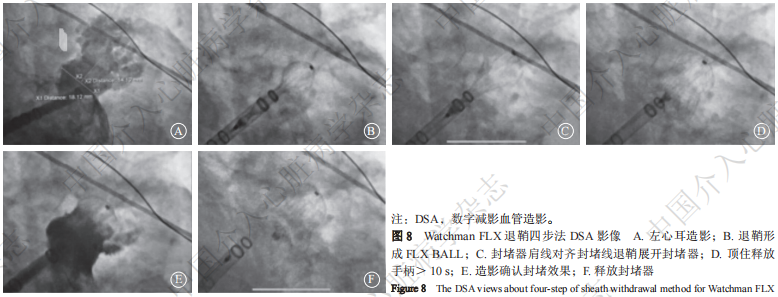
(1)退鞘四步法(图7及图8)
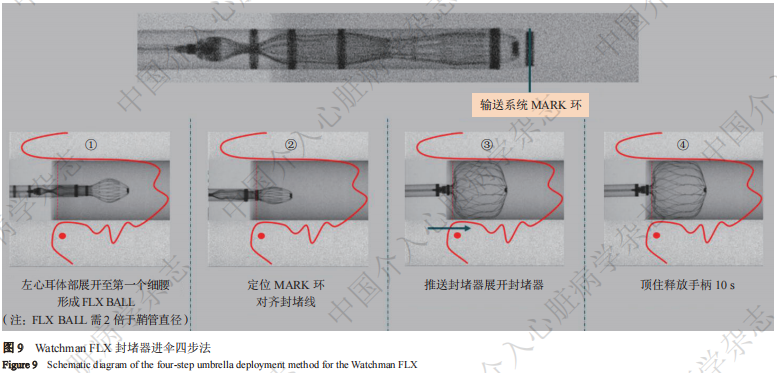
(2)进伞四步法(图9及图10)
(3)毛毛虫法(图11)
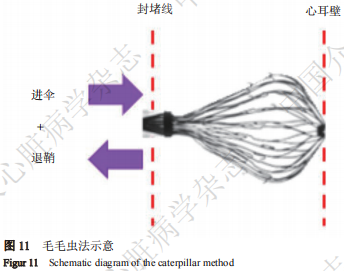
针对左心耳结构复杂、深度较浅、鞘管轴向不佳的情况,可以采用退鞘法和进伞法相结合的毛毛虫法进行展开。具体操作:退鞘展开FLX BALL,整体推进封堵器与鞘管,使FLX BALL贴靠到远端左心耳壁;缓慢退鞘的同时注意最远端MARK环始终不退出封堵线外;停止退鞘并缓慢进伞,让封堵器横向展开,充分利用左心耳内的有效空间,使封堵器远端紧贴左心耳壁,但要确保封堵器不弯折;重复先撤鞘、再推伞的操作,如“毛毛虫”般缓慢将封堵器展开。如此操作能最大程度利用左心耳的有效容积,减少封堵器的露肩程度。
6.2.3 PASS原则评估
在封堵器释放前,务必进行PASS原则的评估,每一项均满足要求后,才可以释放封堵器。
(1)P(position):代表位置,即封堵器左心房侧平面正好位于左心耳口部或稍远的位置,且露肩不超过器械置入后长度的1/3。
(2)A(anchor):代表锚定,即牵拉试验检测封堵器稳定性。旋松输送系统尾部止血阀,右手固定释放手柄,左手回撤导引鞘1~2 cm。左手固定导引鞘,右手轻轻牵拉释放手柄1~2 cm松开,观察封堵器与左心耳有无相对位移,若松开释放手柄后封堵器与左心耳无相对位移,则提示封堵器稳定性良好;若松开释放手柄后封堵器位移明显,则提示封堵器稳定性差,应调整重新放置。需要注意的是,第一次牵拉可能因倒刺嵌入左心耳组织或着陆在更稳定的位置产生少许位移,之后的牵拉不应该出现明显位移。评估后右手固定释放手柄,左手向前推进导引鞘靠近封堵器,旋紧输送系统尾部止血阀。
(3)S(size):代表压缩,通过TEE/ICE多角度/多扇面(0°-45°-90°-135°、LSPV-左心房顶部-左心房中部-二尖瓣位置)测量计算封堵器的压缩比,以判断封堵器的大小是否合适。压缩比=(封堵器直径–封堵器展开后直径)/封堵器直径×100%,压缩比为10%~30%即满足要求。在测量器械展开后直径时,扇面需将连接帽暴露出来,以确保测量值为最大值。
(4)S(seal):代表密封,即通过TEE/ICE多角度/多扇面(0°-45°-90°-135°、LSPV-左心房顶部-左心房中部-二尖瓣位置)彩色多普勒血流,观察封堵器密封情况,需封堵左心耳所有分叶且不存在>5 mm的PDL。
若满足PASS原则,且TEE/ICE下观察无较术前增加的心包积液,即可将封堵器释放。松开输送系统尾部止血阀,推进导引鞘靠近封堵器,逆时针旋转释放手柄3~5圈,释放后回撤释放手柄使钢缆撤回鞘管内,旋紧输送系统尾部止血阀,注射对比剂确认封堵效果。
6.2.4 封堵器展开后调整方法
(1)半回收
应用场景:多角度观察下器械位置不合适,封堵器置入太深或太浅,导致左心耳分叶覆盖不全或露肩过多。
操作技巧:右手固定释放手柄,左手手指放置于防滑螺纹及系统连接处,向前推送鞘管,回收封堵器,直至形成FLX BALL的形态,之后调整位置再次展开。
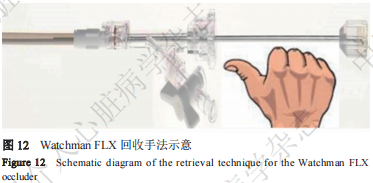
(2)全回收
应用场景:多角度观察下器械尺寸不合适,压缩比过大或过小。
操作技巧:右手固定释放手柄,左手手指放置于防滑螺纹及系统连接处向前推送鞘管(图12),回收封堵器,直至整个封堵器收回至输送系统内。撤出输送系统,重新评估左心耳开口大小及内部结构,更换其他尺寸的封堵器或其他类型的封堵器完成手术。
6.3 盘式封堵器操作方法
6.3.1 以LACbes为例,介绍盘式左心耳封堵器操作方法
(1)封堵器型号选择
推荐固定盘直径在着陆区测量的基础上加2~4 mm,封堵盘直径在左心耳口部测量的最大直径基础上加4~6 mm。建议以固定盘直径作为首要参考,结合封堵盘直径选择合适型号尺寸。封堵器型号的选择还要参考左心耳开口是否规则及其内梳状肌是否发达等多种情况。如果出现左心耳开口极度不规则、内部梳状肌非常发达或左心耳收缩幅度较大等情况,需结合术前TEE或MSCT综合考虑选择封堵器型号。
(2)封堵器装载与排气
装载器内套入钢缆,封堵器外盘顺时针旋紧钢缆,回松有轻微跳动感。排气阶段按照如下步骤操作:封堵器置入肝素盐水中,松开止血阀,回拉钢缆仅将外盘收入鞘内再推出检测连接性,确认无误后再将内外盘均收入鞘内;50 ml螺口注射器装满肝素盐水后连接装载器侧管,尾部连续出水时旋紧止血阀,装载器尾端完成排气;以“慢吸快冲”方式,冲+吸3次,完成封堵器前端排气;排气完成后,将封堵器稍突出于装载器头端(便于插入输送鞘),此时注射器仍与侧管连接,放于手术台上。
(3)封堵器置入
在DSA指导下,沿猪尾导管将外鞘头端送至左心耳开口内约10 mm处(固定盘着陆区位置)。固定输送鞘管缓慢抽出猪尾导管和短鞘后,将装载器插入输送鞘,旋转锁合。松开装载器止血阀,缓慢推送钢缆,透视下看到封堵器进入鞘管打弯位置,即可锁合止血阀,注射器从装载器侧管缓慢回抽至见血无气泡后,松开止血阀,继续推送钢缆至封堵器对齐鞘管远端MARK环。
(4)封堵器展开
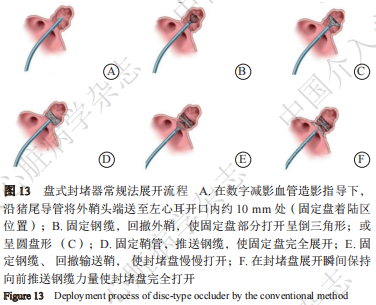
① 常规形态左心耳封堵器展开过程
固定钢缆,回撤外鞘使固定盘部分打开呈倒三角形或圆盘形,固定鞘管,推送钢缆,使固定盘完全展开,固定在着陆区(可造影确认固定盘位置以及贴合情况)。继续回撤外鞘、固定钢缆并在封堵盘展开瞬间保持向前推送钢缆的力量,使封堵盘完全展开(图13)。
② 特殊形态左心耳封堵器展开技巧
对于采用常规方法封堵难度比较大的鸡翅型、反鸡翅型左心耳和远端梳状肌比较发达的特殊菜花型左心耳、收口型左心耳以及类似鸡翅型左心耳(开口上下缘有囊袋、折角、收口大肚子、纺锤型、工字型等左心耳),可采用“三明治策略”。对于工作深度浅的左心耳,可采用硬币法技巧完成封堵。
三明治策略:穿刺点位置选择,若为正鸡翅型,则穿刺点偏下偏后,若为反鸡翅型,则穿刺点偏下偏前。充分利用左心耳分叶嵌入固定盘,释放固定盘后建议进行工作体位、加头位、切线位造影,确认固定盘的上下缘是否贴靠左心耳壁,确保稳定性和封堵效果(图14)。图14A~图14D为正鸡翅型盘式封堵器三明治策略展开流程,图14E~图14H为反鸡翅型盘式封堵器三明治策略展开流程。
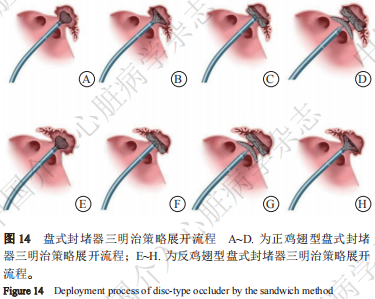
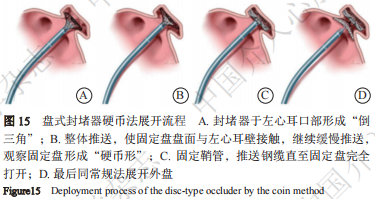
硬币法:封堵器于左心耳口部形成“倒三角”,鞘管及封堵器整体推送,使固定盘盘面与左心耳壁接触,继续缓慢推送,观察固定盘形成“硬币形” 卡入分叶;固定鞘管,推送钢缆直至固定盘完全打开;最后同常规法展开外盘(图15)。
(5)封堵器释放
当封堵器展开后,利用影像学评估展开效果,封堵器需满足PAST原则(图16)。
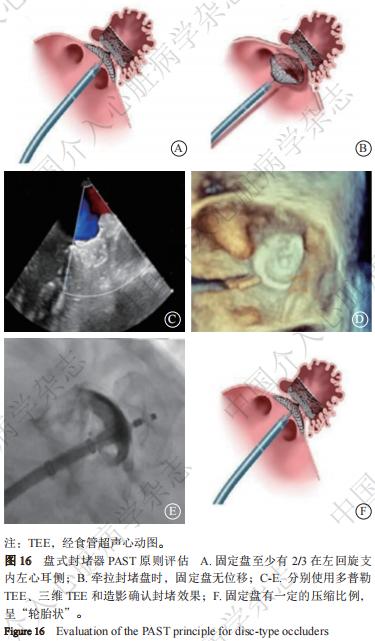
① P(proper position):位置合适。建议经TEE评估,确定固定盘至少有2/3在左回旋支内左心耳侧。
② A(absolute anchor):完全锚定。牵拉封堵盘时,固定盘无位移。封堵盘展开后,固定钢缆,回撤外鞘,使其离开封堵器伞面2~3 cm,牵拉封堵盘成半球形,固定盘位置不变即可推送钢缆将封堵盘复位。如单纯DSA引导,需“三体位”调整至切线位各完成一次牵拉。
③ S(separate and seal):分离密封。TEE或“三体位”X线透视下确认固定盘与封堵盘分离,同时TEE下或左心房造影封堵盘周围残余漏≤3 mm;
④ T(typical tyre):标准轮胎状。固定盘有一定的压缩比例,使之压缩成“轮胎状”。观察固定盘形态判断其与左心耳壁的贴合情况,“轮胎状”证明固定盘贴合情况理想。
6.3.2 以LAmbre为例,介绍盘式左心耳封堵器操作方法
(1)封堵器型号选择
封堵器型号选择采用影像学下最大测量直径法,固定盘建议在着陆区最大直径的基础上加2~4 mm,封堵盘建议在开口测量最大直径的基础上加4~6 mm。若开口直径与着陆区直径相差≥10 mm,则选择特殊型号封堵器。对于复杂结构的左心耳,则建议根据术前CTA或TEE进行选择。
(2)封堵器装载与排气
将封堵器连接在钢缆和装载器上,旋紧后回旋半圈,防止封堵器无法解脱。置于肝素盐水中回拉钢缆,将封堵器完全收入装载器中。使用50 ml的螺口注射器冲洗至少3次充分排气。将封堵器连同装载器放置于手术台上,装载器尾端连接高压盐水冲洗后,关闭阀门待用。
(3)封堵器置入
影像学指导下推送输送鞘使其远端MARK环位于左心耳开口与着陆区中间位置,撤出猪尾导管,高压盐水冲洗下将装载器与输送鞘对接,松开装载器后的止血阀,向前推送输送钢缆,将封堵器送至输送鞘远端,关闭高压盐水。
(4)封堵器展开
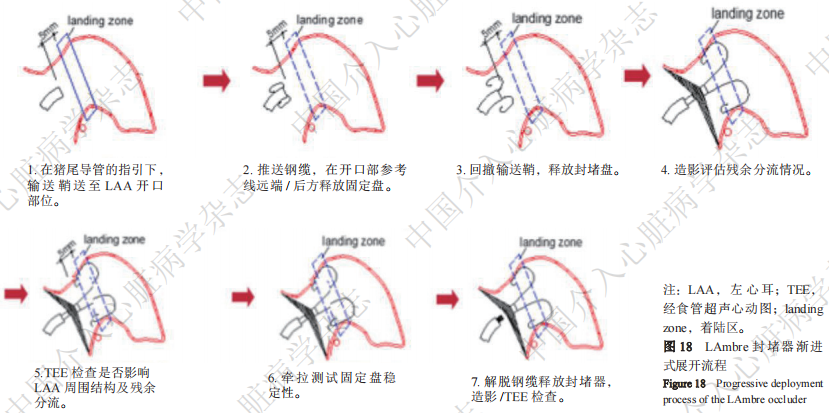
影像学指导下缓慢推送输送钢缆,打开固定盘,旋紧输送鞘近端的止血阀,造影观察固定盘与左心耳之间的位置关系,若固定盘完全打开,且位置理想,则固定钢缆,后退输送鞘至打开封堵盘,完成封堵(原位展开,图17)。对于梳状肌比较发达的左心耳,推荐采用渐进式,即在左心耳口部半打开固定盘,然后连同输送鞘整体推送至接近着陆区,继续推送固定盘,使其在着陆区完全打开,然后固定钢缆,后退输送鞘至打开封堵盘,完成封堵(渐进式展开,图18)。

(5)封堵器释放
当封堵器展开后,利用影像学评估展开效果,封堵器释放需满足COST原则(图19)。
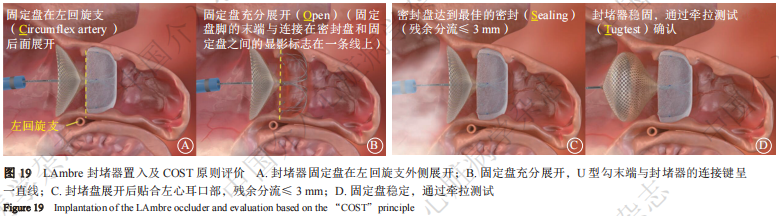
① C(circumflex artery):封堵器固定盘在左回旋支外侧展开;
② O(opening):固定盘充分展开,U型勾末端与封堵器的连接键呈一直线;
③ S(sealing):封堵盘展开后贴合左心耳口部,PDL≤3 mm;
④ T(tug test):固定盘稳定,通过牵拉测试,将封堵盘牵拉呈菱形,维持15 s。
术中以“三体位”造影判断固定盘的位置,如果固定盘在牵拉前后的位置没有变化,则封堵器稳定。确认满足COST原则后,推送输送鞘抵住封堵盘,逆时针旋转钢缆3~5圈,释放封堵器。再次行“三体位”造影,确认封堵器状态。
6.4 围术期管理
(1)术后需密切监测患者的生命体征,包括心率、血压、呼吸和氧饱和度,以及意识状态的变化。根据情况,必要时进行24 h的心电监护。同时,密切观察患者伤口、术肢皮肤颜色、温度及动脉搏动情况。
(2)对于接受全身麻醉或镇静药物的患者,术后需警惕呼吸抑制和误吸等并发症的发生,并密切观察尿潴留情况,必要时给予导尿。术后遵医嘱禁食、禁水2~4 h后可逐渐给予少量流质饮食,若无呛咳则过渡至半流质饮食,建议卧床期间少食甜食、牛奶、豆浆等易胀气的食物,少量多餐,避免过饱。
(3)术后应注意水化,鼓励患者适量饮水以促进对比剂的排出,关注随访肾功能,避免对比剂肾病的发生。
(4)密切关注患者的疼痛主诉,使用合理的疼痛评分工具进行评估,并采取适当的措施缓解疼痛。加强对病情的观察。
(5)出院前最少1次TTE/胸片/CT复查,确认封堵器位置以及是否存在迟发的心脏压塞或心包积液。
(6)早期发现可能的并发症,如心脏压塞/积液、封堵器移位、术后脑卒中、血栓形成、感染和食管损伤等。术后24 h内密切观察穿刺部位出血/血肿/动静脉瘘/动脉瘤,评估穿刺并发症的风险。
(7)若术后24 h排除穿刺部位严重并发症,且TTE检查显示封堵器无脱落、无心脏压塞或明显心包积液的情况下,可以启动术后规范的抗栓治疗。术后1~2 d可出院,出院前常规复查TTE,评估是否出现新的心包积液并确认封堵器位置。








