目录
#医用级可穿戴设备
#可穿戴单导联ECG监测
临床应用:临床针对单导ECG用于急性冠状动脉综合征诊断
#医用级可穿戴设备
区别于传统消费级可穿戴电子设备,医用级可穿戴设备是经专业认证、安全可靠的便携式医疗产品,能实时监测健康指标,助力疾病预防与诊疗。
医用级可穿戴设备举例:体温贴、心电贴、血氧监测、连续血糖监测、连续血压监测、可穿戴治疗设备等。
#可穿戴单导联ECG监测
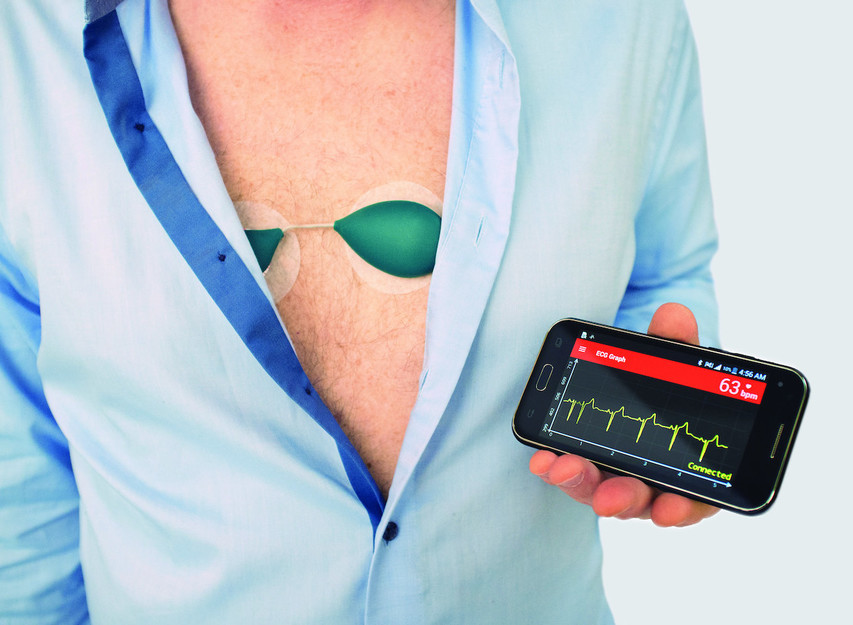
概念:单导联心电图(ECG)监测是一种通过单个电极导联采集心脏电活动信号的技术,具有便携、简便、实时等特点,在心脏疾病筛查、监测及急救场景中应用广泛。
常规十二导联:
心电图12个导联包括6个肢体导联(Ⅰ、Ⅱ、Ⅲ、aVR、aVL、aVF)和6个胸导联(V1~V6)
其中,肢体导联包括标准导联(Ⅰ、Ⅱ、Ⅲ)和加压肢体导联(aVR、aVL、aVF)。
其中,导联Ⅰ是左臂和右臂之间的压差,导联Ⅱ是左腿和右臂之间的压差,导联Ⅲ是左腿和左臂之间的压差。
其中,加压肢体导联因单极肢体电压太低不易监测,所以方便加压检测。
核心原理:通过放置在人体表面的两个电极(如胸前横摆对撑),采集心脏电活动在体表形成的电位差,转化为电信号并记录为波形。单导联仅反映两个电极之间的电位变化,可体现心率、心律及部分心肌电活动异常(如ST-T改变)。
主要设备:有皮肤粘贴式电极,智能手表,心电卡等如下图所示:


类型
特点
典型产品
静态单导联
单次采集(数秒至数分钟),快速获取心电图,用于初步筛查。
手持心电图机、手机附件式设备
动态单导联
连续监测(24小时或更长时间),记录日常活动中的心电图变化。
动态心电图仪(Holter)、穿戴设备
急救专用型
便携易操作,支持一键分析并提示危急情况(如STEMI),适用于院前急救。
自动体外除颤器(AED)配套ECG模块
穿戴式设备
集成于手环、手表等,实时监测心率及简单ST-T变化,适合日常健康管理。
智能手表(如Apple Watch、华为Watch)
临床应用:
(1)快速心脏疾病筛查与预诊:心律失常筛查,疑似心肌缺血/梗死;
(2)日常健康管理与慢性病监测,居家医疗,主动健康管理,运动健康和高危人群日常监测;
(3)科研与流行病学调查:用于大规模人群心脏健康筛查(如社区体检),或研究特定人群的心电图特征(如运动员、老年人)。
单导联器件优势:
-
便携性与易用性:设备体积小(如穿戴式),操作简单,无需专业医护人员即可完成基础采集(如家庭自测)。
-
实时性与经济性:实时显示波形,成本低于12导联ECG,适合大规模筛查或长期监测。
-
急诊价值:快速识别STEMI等危急情况,为再灌注治疗(如溶栓)提供关键依据。
-
移动场景适配:适用于救护车、户外救援、太空医疗等移动或特殊环境。
单导联器件的局限性:
-
诊断信息有限:无法全面定位心肌缺血部位(如单导联无法区分前壁、下壁梗死),易漏诊孤立性后壁、右室梗死。对NSTE-ACS、小面积心肌缺血的特异性低,需结合临床症状及心肌标志物(如肌钙蛋白)。
-
易受干扰:运动、电极接触不良、皮肤干燥等可导致波形失真(如基线漂移、肌电干扰),影响判读。
-
复杂心律失常判断困难:单导联难以区分某些复杂心律失常(如室性心动过速与室上性心动过速伴差异传导),需12导联ECG或电生理检查。
-
技术标准差异:不同设备的采样频率、滤波算法不同,可能导致结果不一致,需标准化操作。
#可穿戴单导联ECG系统设计
基于AD8233HR监测:
如果基于前述文章的EFR32系列进行相关设计,参考AD8233实例电路设计,还需进一步考虑增加电源及管理、天线匹配网络设计、天线设计等。在实物层面,考虑增加电极片接口用于贴附人体采集信号。
管脚连接层面,由于主控内部自带12-20 bit ADC,同时采样率可满足基本需求,可直接将其OUT输出连接在具有ADC的IO口。
同时,在电极设计层面还需要考虑信号质量和人体安全,例如使用医用级ECG电极,在电路设计中加入保护电路放置静电和过压,以及设计右腿驱动电路以减少共模干扰。在上图中,右腿驱动电路从IN+和IN-引入信号并经RLDFB反馈到RLD,构成简化版的RLD电路。
采样频率:设置采样频率为 250Hz,满足 ECG 信号分析要求 (通常 0.05-120Hz)
信号处理:考虑构建 50Hz 陷波器滤波去除工频干扰、构建低通滤波去除肌电噪声、设计自适应阈值 R 波检测算法、实现心率计算功能。
基于BMD101的ECG监测
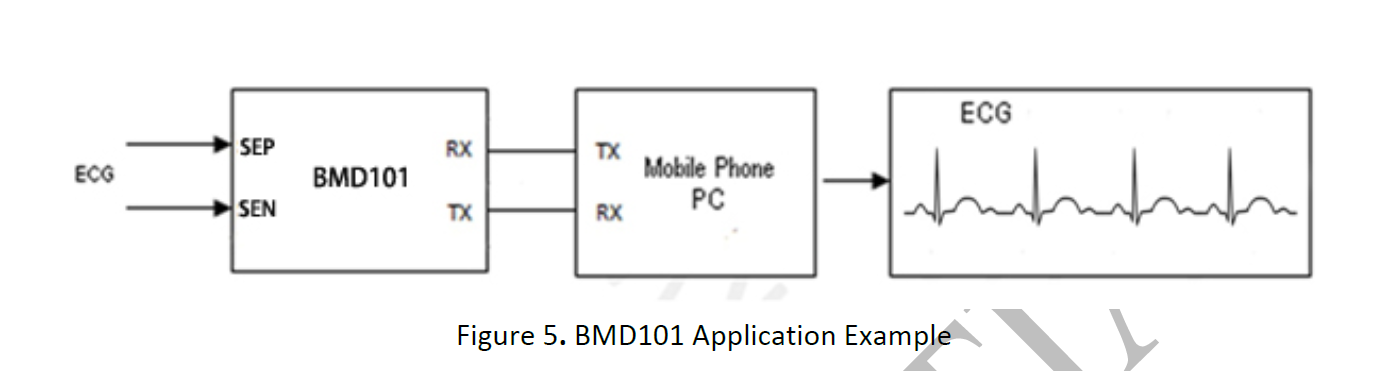
上述方案由于BMD101封装好了UART于芯片中,可直接选取合适蓝牙模块进行数据传输即可,例如可选MX-01A蓝牙模块,批量成本低至几块钱。
其核心电路为,BMD101,电源及管理电路,MX-01A。在设计中同样考虑电极片设计与电路板构成一体,后续通过上位机蓝牙可实现设备的控制和数据收取(参考前几篇文章的上位机)。
嵌入式设计指导思想:
抑制工频干扰,工频信号耦合在人体和测量线路中;
抑制呼吸引起的基线漂移;
抑制高频电磁场干扰,考虑设计MR兼容可穿戴ECG设备;
降低电极极化的干扰,皮肤界面电极的极化带来电位差;
抑制肌电的干扰,其频率为20-5000Hz;
主要技术指标:
输入阻抗≥5MΩ,减少信号源内阻的影响,至少十倍的信号源内阻
输入偏置电流<2nA
等效输入噪声<30 μVpp
共模抑制比CMRR:50Hz正弦信号的共模抑制比≥90dB
耐极化电压:±300mV
漏电流<30μA
频带0.05Hz~100Hz
#临床应用:临床针对单导ECG用于急性冠状动脉综合征诊断
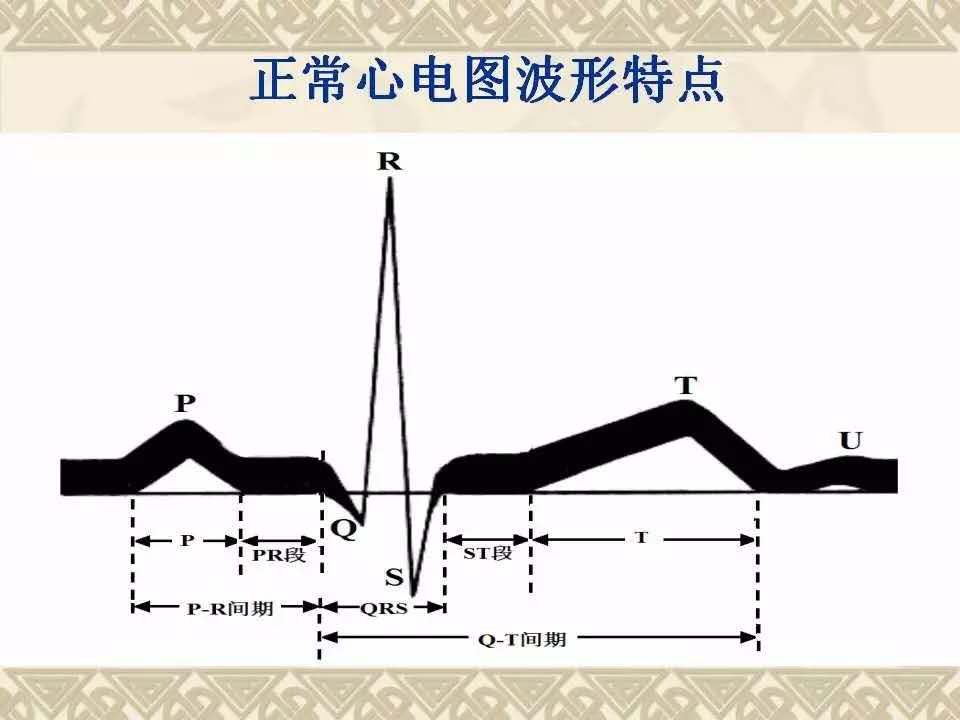
急性冠状动脉综合征(Acute Coronary Syndrome, ACS)是一组由急性心肌缺血引起的临床综合征,在单导联心电图(ECG)中,可通过特征性波形改变、动态演变及结合临床症状来进行诊断或预诊。
-
特征性波形改变
ST段抬高型心肌梗死(STEMI):
特征1:单导联中可见相应导联ST段呈弓背向上型抬高(幅度≥0.1mV,V2-V3导联男性≥0.2mV,女性≥0.15mV),与T波融合形成单向曲线。
特征2:对应导联ST段压低,如前壁STEMI时,下壁导联(Ⅱ、Ⅲ、aVF)可能出现ST段压低,提示镜像改变。
特征3:Q波形成,数小时至数天内,ST段抬高导联可能出现病理性Q波(宽度≥0.04秒,深度≥1/4R波)。
非ST段抬高型急性冠状动脉综合征(NSTE-ACS)
特征1:ST段压低,单导联中ST段呈水平型或下斜型压低(幅度≥0.05mV),常提示心内膜下心肌缺血。
特征2:T波改变,又可分为T波倒置(深度可变,可呈对称性倒置(如“冠状T波”),常见于缺血或梗死早期)和T波高尖(少数情况下,缺血早期可能出现T波高尖(如超急性期改变))。
特征3:无病理性Q波,除非进展为STEMI,否则通常不出现明显Q波。
-
动态演变
-
超急性期(分-小时):
STEMI:T波高尖,ST段轻度抬高。
NSTE-ACS:T波高尖或轻度ST段压低。
急性期(小时-天):
STEMI:ST段明显抬高,T波倒置,开始出现Q波。
NSTE-ACS:ST段持续压低,T波倒置加深。
亚急性期(天-周):
STEMI:ST段逐渐回落至基线,Q波固定,T波倒置逐渐变浅。
NSTE-ACS:ST段恢复,T波倒置逐渐恢复或持续存在。
慢性期(周-月):
STEMI:残留病理性Q波,T波恢复正常或持续倒置。
NSTE-ACS:ECG可能恢复正常或遗留T波改变。
-
单导联ECG预诊的注意事项
临床症状
典型症状:胸痛(压榨性、濒死感)、放射至肩背部、伴冷汗、恶心呕吐等。
高危人群:中老年、高血压、糖尿病、高血脂、吸烟史者。
其他干扰因素
非ACS原因导致的ST-T改变:
良性早期复极:ST段抬高呈凹面向上,常见于年轻人,无动态演变。
左心室肥厚:ST段压低伴T波倒置,常伴QRS波群电压增高。
心肌炎、心包炎:ST段抬高呈弥漫性(心包炎常为凹面向上,无对应导联压低)。
电解质紊乱(如高钾血症):T波高尖、QT间期缩短。
药物影响(如洋地黄):ST段下斜型压低(“鱼钩样”改变)。
单导联局限性:
单导联无法全面定位梗死部位,可能漏诊(如孤立性后壁、右室梗死)。
需结合其他导联或多次复查ECG(如15分钟后重复记录)。
-
单导联ECG在ACS预诊中的价值与局限
优势
局限
– 便携性:适用于急诊、院前急救场景。<br>- 快速识别STEMI:为再灌注治疗争取时间。
– 无法全面评估心肌缺血范围。<br>- 易受干扰(如电极接触不良、患者运动)。<br>- 对NSTE-ACS的特异性较低,需结合临床。
总结:以上内容是针对单导联ECG在临床应用上,从基础概念介绍、样机设计思路和临床应用的归纳和总结。











