1.患者体位与术前准备
图1.膝关节置于90°屈曲,大腿近端放置一个挡板,足底下方放置一个固定滚轮。(A)从外侧视角看右侧膝关节。(B)从内侧视角看左侧膝关节。
应在麻醉下,对患者进行彻底的术前临床检查,Lachman试验和前抽屉试验可以确认膝关节的前后不稳定。同时,通过进行轴移试验和内翻/外翻应力测试来评估膝关节旋转稳定性,以排除其他韧带损伤。随后,患者取仰卧位,患肢大腿近端绑扎止血带。在大腿近端稍上方放挡板,并在脚下放置一个固定滚轮(fixed roller),以使膝关节呈90°屈曲。在评估内侧膝关节间室所需的应力操作中,在对侧髋部放置一个额外的固定垫,以限制骨盆的倾斜运动。最后,对侧肢体的远端保持自由状态(图1)。
2.移植物采集
由助手执行,必须尽快完成。有多种肌腱可以选择,包括半腱肌、股四头肌、腓骨长肌和同种异体移植物。本文描述的是四倍半腱肌移植物的采集和准备。
在胫骨结节前内侧2厘米和关节线远端4厘米处做切口。解剖平面进行分离,直至到达缝匠肌筋膜,将其切开以识别腘绳肌。在开放式肌腱剥离器的帮助下,仅采集半腱肌。移植物用添加了1克万古霉素粉末的生理盐水溶液清洗并浸泡。除非半腱肌的尺寸不足或意外截短,否则通常会保留半腱肌。
3.移植物准备
图2.移植物准备。(A)通过悬挂装置的环将半腱肌移植物对折。(B)拉紧肌腱并使肌腱形成4股环状结构。(C)使用高强线将移植物的游离端缝合在一起。(D)在张力作用下,将移植物固定在拉力装置上。
采集的半腱肌长度应为26-28厘米,而四倍半腱肌移植物的长度应为60-70毫米,厚度应为8-10毫米。首先,将半腱肌移植物穿过一个可调环扣悬吊装置(图2A)进行对折。然后,将移植物穿过第二个可调环扣悬吊装置(图2B)制成四股,同时用高强线将移植物的游离端缝合在一起(图2C)。随后,在张力状态下将移植物固定在拉力装置上(图2D)。
图3.移植物准备。(A,B)将多股肌腱编织成移植物(C)将用于缝织半腱肌游离端的缝线打结。(D)使用套管测量四倍半腱肌移植物的长度和直径。(E)缝合增强移植物
接下来,使用高强缝线编制移植物,并在距离移植物两端预定距离(如果移植物总长度为60毫米,则为15毫米;如果移植物总长度为65毫米,则为20毫米)处创建一个环形标记(图3A、B)。然后,将之前用于缝合对折半腱肌游离端的高强线的两端打结来固定移植物(图3C)。测量四倍半腱肌移植物的长度和直径(图3D)。
Tips:使用高强线在预定距离进行环状移植物固定:这种方法可以准确评估关节内股骨和胫骨隧道所需移植物的数量。假设关节内的**长度为25毫米,那么股骨和胫骨隧道中每侧所需的移植物长度为20毫米。
Tips:在股骨可调环悬吊装置的水平位置上标记股骨隧道的距离,并在移植物的中部做一个环形标记:这将使得这些标志点可用于评估股骨纽扣翻转是否适当以及移植物在关节内的位置。
4.内部支撑带
如果需要安装内部支撑带,则将一条缝合带穿过可调式环扣悬吊装置的股骨按钮孔,使缝合带的尾端在胫骨固定装置水平位置保持游离状态(图3E)。
5.关节镜设置
在移植物准备期间,主刀医生开始进行关节镜设置,进行诊断性膝关节镜检查。关节镜是诊断ACL损伤的金标准,因此,必须确诊ACL断裂后才能取腱,并确定股骨和胫骨的轨迹。使用标准的前外侧和前内侧关节镜入口。
Tips:为了充分观察关节,应仔细清除Hoffa脂肪垫。
6.股骨隧道
前内侧入口应作为观察入口,以便更好地观察ACL的股骨止点。在膝关节屈曲90°,内镜置于前内侧入口的情况下,临床医生通过前外侧入口插入瞄准臂,并将导针置于原ACL股骨止点的中心上方(该中心以外侧髁间嵴和外侧分叉嵴为参考点来确定。临床医生需确保选择了正确的瞄准臂,即左膝使用左臂,右膝使用右臂。将瞄准臂的导针插入并固定在股骨外侧髁上方的外侧股骨远端。做一个股骨皮肤切口,确保导针正确放置在股骨上(图4A)。
图4.确定合适的ACL股骨止点。(A,B)将瞄准臂的导针置于原ACL股骨止点中心处的关节内位置。(C)使用导针在外侧股骨皮质上钻孔,直至其从关节内导向器的中心穿出。(D)导针尖端上的黑色标记表示导针正确穿透。LFC:外侧股骨髁;PCL:后交叉韧带;TP:胫骨平台。
Tips:如果股骨止点未能清晰显示,强烈建议如果存在韧带残余物或髁间室狭窄,则建立第三个入口,即辅助前内侧入口(AAM),该入口可提供良好的关节镜视野,以便准确制作股骨隧道。
Tips:股骨侧的瞄准臂应设置为大约80度,根据外侧股骨髁的解剖形态、软组织的厚度以及膝关节的髁间窝深度,角度可变范围为5°~10°。这种瞄准臂的定位使得能够容易地观察到正确的纽扣翻转情况,可通过使用前外侧入口作为进入点进行直接关节镜观察,并将关节镜置于外侧皮下层来检查。尝试保持导针进入股骨的位置,该位置大约位于外侧股骨外上髁近端2.5厘米处,注意不要太靠前站立,以免损伤滑车软骨。
外科医生使用导针在外侧股骨皮质上钻孔,直到其从关节内导管的中心穿出(图4B、C)。
通过关节镜直接观察导针,确保穿引线不会过度钻入关节。一旦使用穿引线钻孔完成,将导针和瞄准臂从关节中取出,只留下原位的穿引线。穿引线头部的黑色标记可确定正确的穿引线穿入深度(图4D)。借助专用的套筒可评估股骨隧道的长度(图5A)。然后,外科医生将倒打钻沿顺行方向推进至关节内入口处。倒打钻正确的钻头尺寸应与测量的移植物厚度相匹配。可使用0.5毫米的递增量尺寸。

图5.使用导针和倒打钻的正向运动钻取股骨隧道。
(A)使用套管测量装置来估计股骨隧道的长度。
(B)在顺行钻推进过程中,使用如抓线工具/组织抓钳等保护器械。
(C,D)通过前后移动导针来清除嵌入在钻头内的骨碎屑。
(E,F)收回导针,使其不再位于钻头内。
(G)按下手柄开关,将钻头翻转至倒打钻孔位置。
(H)再次将导针推进到钻头内,将钻锁定在倒打钻孔配置中。
Tips:为避免损伤关节内其他结构,在顺行钻孔推进过程中应使用保护性器械,如缝线抓取器/组织钳(图5B)。
前后移动穿引线可清除嵌在钻头内的骨碎屑(图5C、D)。接着,稍微回拉穿引线,使其不再位于钻头内(图5E、F)。操作手柄开关将钻头翻转至倒打钻孔位置(图5G)。再次将穿引线推进至钻头内(图5H、I)。
Tips:当钻头与骨骼直接接触时不要立即启动钻头,因为这可能导致钻头断裂;因此,应在钻头稍微离开ACL股骨关节面轨迹后开始启动钻头(图5J)。
图6.使用倒打钻钻取股骨隧道。(A)将钻套推进至外侧股骨皮质。(B-D)通过向前钻孔并牵引至先前设定的测量值,启动倒打倒打钻以完成股骨隧道的制作。(E)按下手柄开关,将钻头从倒打钻孔位置翻转至直线钻孔位置。移除导针,并在套管倒打钻内推进缝线。(F,G)一旦缝线穿过股骨隧道,移除倒打钻,并使用缝线抓取器/组织钳,从前内侧入路将其取出。LFC:外侧股骨髁;F:股骨。
推进钻头套筒直至其遇到外侧股骨皮质,以确认先前使用专用套管测量装置评估的股骨隧道长度(图6A)。通过向前钻孔并牵引至先前确定的测量值,启动倒打钻,创建适当大小的股骨隧道(图6B–D)。然后,手动推进倒打钻头进入关节(图6E)。按下手柄开关将钻头从倒打位置翻转至直线钻孔位置。一旦穿引线穿过股骨隧道,就移除倒打钻头,使用缝线抓取器/组织钳从前内侧入口取出(图6F、G)。
Tips:始终观察股骨隧道,确保没有软组织、骨碎片或钻头碎屑残留其中,这些残留物可能会妨碍移植物通过。在钻孔阶段,建议从前内侧入口放置负压刨削器,以吸走钻孔产生的碎屑。
7.胫骨隧道
为了获得全面的视野和形成合适的胫骨隧道,建议使用前内侧入口作为操作入口,前外侧(AL)入口和前外侧辅助(AAM)入口用于关节镜观察。
图7.使用倒打钻确定ACL胫骨止点并钻制合适的胫骨隧道。(A,B)将ACL尖端瞄准器导向器的尖端置于ACL胫骨止点水平位置。(C)在关节内推进导针,(D)在钻孔过程中使用抓线器/组织钳进行保护。(E,F)执行与股骨水平相同的倒打钻孔操作。LFC:外侧股骨髁;F:股骨;TP:胫骨平台。
通过前内侧入口,将ACL尖端瞄准器导向器的尖端置于ACL胫骨关节面轨迹水平,位于外侧半月板前角后缘的前方,角度为55–60°(图7A、B)。调整导针的位置和角度,以**化胫骨隧道的长度。在钻孔前,可通过将钻头套筒与胫骨皮质接触的方式读取该长度,这与在股骨水平测量时的方式相同。
将穿引线推进到关节内部(图7C)。此时,放置一个缝线抓取器/组织钳作为保护,并在股骨水平执行相同的倒打钻孔操作(图7D-F)。
Tips:为了形成一个30mm的胫骨隧道,同时至少保留7mm的皮质骨,胫骨隧道的长度至少应为36mm。假设关节内**长度为25mm,股骨和胫骨隧道中的移植物长度约为20mm。因此,建议将股骨钻至20mm深,胫骨钻至约30mm深,以便为后续张紧预留额外的10mm。
8.穿引线
图8.穿引线。(A)在钻孔阶段,使用吸引器吸出钻孔碎屑。(B)从前内侧(AM)入路使用抓线器/组织钳抓住穿引线。(C,D)钳口的近端部分穿过胫骨穿引线。(E,F)钳口的远端锯齿状尖端用作抓取股骨穿引线的工具。F:股骨;T:胫骨;TP:胫骨平台。
将股骨和胫骨的穿引线拉回关节内(图8D)。通过前内侧(AM)入口,使用缝线抓取器/组织钳取出两条穿引线,并避免软组织夹入。具体操作时,用钳口的近端部分滑过胫骨穿引线,用钳口的远端锯齿状尖端作为股骨穿引线的抓取器(图8E、F)。
Tips:在将钳子从关节向外拉回时,必须保持穿引线处于拉直状态,使它们彼此分开。
Tips:建议使用柔软的硅胶套管,避免移植物与皮肤接触。
Tips:必须扩张前内侧(AM)入口,以便引入移植物。
9.移植物通过股骨隧道
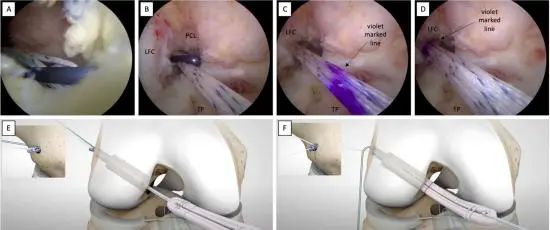
图9.股骨纽扣穿过股骨隧道并进行固定。(A)股骨纽扣位于关节内。(B)股骨纽扣进入股骨隧道。(C)紫色标记指示股骨隧道的长度。(D)股骨隧道水平的紫色标记线表明,通过白色和蓝色的牵引线,股骨纽扣已被拉出外侧股骨皮质。(E)通过从移植物胫骨端进行强力牵引,准备翻转股骨纽扣。(F)通过交替牵引白色缝线,将移植物拉入股骨隧道。LCF:外侧股骨髁;PCL:后交叉韧带;TP:胫骨平台。
通过前内侧入口,使用股骨穿引线辅助可调式环悬挂装置的股骨纽扣通过股骨隧道(图9A、B)。
采用“翻转填充”技术,通过牵拉可调式环悬挂装置的白色和蓝色缝线,取出股骨纽扣。当前可调式环悬挂装置上先前标记的紫色线(表示股骨隧道的长度)变得清晰可见时(图9C、D),这意味着股骨纽扣已从股骨外侧皮质拉出,并且此时可通过仍位于关节外的移植物胫骨端进行牵拉来将其翻转。
一旦股骨纽扣翻转完成(图9E),则仅交替牵拉可调式环悬挂装置的白色缝线,将移植物拉入股骨隧道(图9F)。
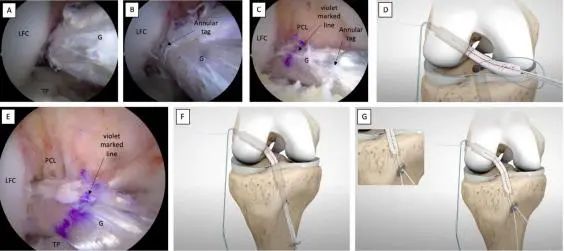
图10.移植物完全穿过股骨隧道,随后进入胫骨隧道并进行张力调整。(A,B)通过观察移植物环形标记的位置,确认了移植物在股骨隧道内的长度。(C)准备将移植物引入胫骨隧道。紫色标记线指示了移植物的确切中点,而在胫骨移植物边缘的环形标记,有助于在牵引移植物的操作时进行调整。(D,E)通过牵引胫骨穿引线,胫骨纽扣被拉过胫骨隧道。(F)交替牵引白色缝线。(G)胫骨纽扣与胫骨皮质紧密接触并固定。LCF:外侧股骨髁;G:移植物;PCL:后交叉韧带;TP:胫骨平台。
Tips:将移植物股骨侧部分置于股骨隧道内可能有助于操作,然后再将移植物穿过胫骨隧道,以便在张紧时更好地适应股骨隧道内的移植物长度。通常,在张紧移植物股骨侧时,只有1至1.5厘米的移植物被拉入股骨隧道。股骨隧道内移植物的位置可通过位于股骨移植物边缘的环形标记的位置来确认(图10A、B)。
Tips:可通过关节镜检查股骨纽扣是否正确翻转,通过前外侧入口,并将关节镜置于外侧皮下层。
10.胫骨隧道与张力调整
可调式环悬吊装置的胫骨纽扣穿过胫骨隧道(见图10C、D)。
Tips:在移植物末端15-20毫米处放置一根高强线,并在移植物中间做环形标记,这样可以在镜下可视化操作时,更好地在股骨隧道和胫骨隧道中,调整移植物的牵拉操作。
Tips:如果使用了内部支撑结构,那么应该连同可调式胫骨环悬吊装置的缝合线一起将缝合带的游离端拉回。
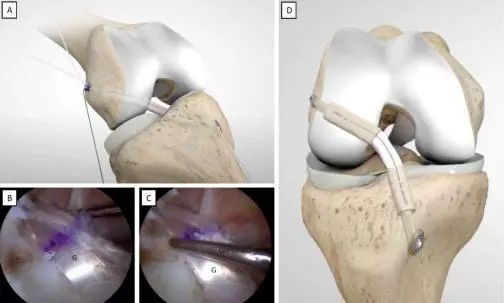
图11.膝关节屈伸活动、移植物探查及全内镜下ACLR的完成。(A)膝关节进行完全的屈伸活动(即活动范围ROM内的活动)。(B,C)测试移植物的张力。(D)股骨纽扣和胫骨纽扣已固定,全内镜下ACLR完成。G:移植物。
在胫骨侧移植物已引入胫骨隧道后,外科医生开始交替牵拉可调式胫骨环悬吊装置上的白色缝合线,使胫骨纽扣与胫骨皮质接触(见图10E-G)。在保持膝关节处于伸展/过伸和中立旋转的状态下固定胫骨纽扣。在张力调整阶段,应避免胫骨皮质和胫骨纽扣之间有软组织夹入(见图11A)。
通过膝关节在其活动范围(ROM)内的屈伸活动来使移植物适应。此时,通过手动牵拉股骨可调式环悬吊装置的白色缝合线来进一步施加张力。使用探针进行关节镜检查,以确认移植物在其解剖位点上的张力及紧致度是否成功(见图11B,C)。移植物张力调整后,应检查膝关节,确保活动范围正常。然后,将胫骨纽扣的白色缝合线打结,并剪断剩余的线。在股骨内,可在关节镜下使用推结器固定股骨纽扣的白色缝合线,从前外侧(AL)入路进入,并将关节镜置于外侧皮下层,最后剪断剩余的缝合线(见图11D)。
在移植物获取部位进行分层缝合,使用0号Vicryl缝线,同时对关节镜入路及移植物获取部位的皮肤使用2-0号Prolene缝线进行缝合。
Tips:移植物过长会在股骨或胫骨隧道底部弯曲,是不可接受的,因为它无法保持移植物适当的张力。
Tips:如果使用了内部支撑结构(缝合带),在胫骨纽扣张力调整过程中,必须保持其处于张力状态,然后通过将缝合带尾端穿过移除蓝色载体缝合线后留下的孔,在胫骨纽扣一侧进行打结和固定,或者使用专为缝合带设计的全螺纹无结SwiveLock锚钉在胫骨层面进行固定。在内部支撑结构固定过程中,与移植物相比,必须非常谨慎地施加相等或稍小的张力。
Tips:如果在胫骨部位进行张力调整后,如果移植物显得松弛,建议按以下顺序执行操作:
(1)根据移植物两端预定距离处的环形标记和移植物中间的环形标记,检查胫骨隧道内的移植物长度。
(2)将股骨侧再收紧约5毫米。
(3)进行额外的膝关节屈伸活动。
(4)从胫骨隧道中取出移植物,并通过增加5毫米的扩孔,将穿引线重新引入,在不夹带软组织桥的情况下将其取出,然后继续移植物引入和张力调整。












