胃肠息肉是常见的消化系统疾病,但有的息肉就像“披着羊皮的狼”,暗中观察人体这块“肥肉”。
刚开始可能对人体没什么伤害,但随着病情进展,“狼”终于露出本性,即发生癌变。
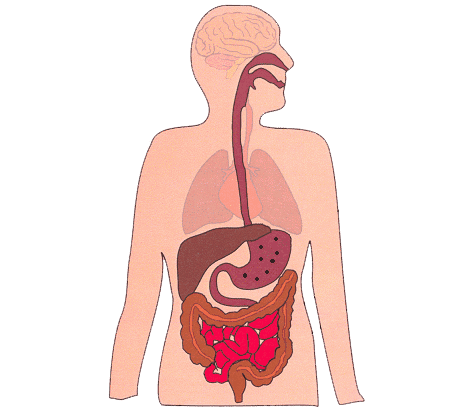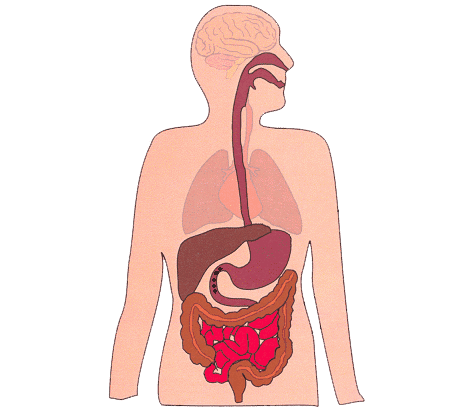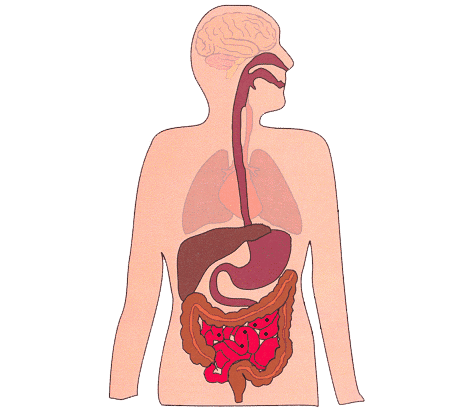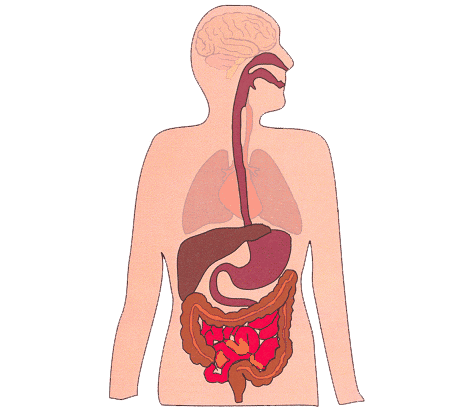
怎样的胃肠息肉会发生癌变?哪些胃肠息肉需要切除治疗?胃镜和肠镜在胃肠息肉的诊断和治疗中发挥着怎样的作用?湖北广电融媒体记者邀请武汉协和医院消化内科主任医师任宏宇为大家答疑解惑。

胃息肉的发生
和哪些因素有关?
胃息肉是胃粘膜局限性隆起的病变。胃息肉的检出率为1.1-6.49%。常见的致病因素有三类:

饮食的物理、化学刺激
长期的饮用浓茶喝酒,或者吃过烫、过冷的食物,过于粗糙、辛辣的食物,都是会导致胃粘膜的损伤,胃粘膜在反复的损伤修复时,发生粘膜的增生,长出炎性或增生性的息肉
微生物细菌的感染
如发生幽门螺杆菌感染胃粘膜,造成慢性胃炎的疾病反复发作,产生胃息肉。
自身基础疾病因素
如心力衰竭、肝硬化、糖尿病、甲状腺疾病、慢性肾病等,这些疾病都会导致人体的免疫异常,损伤胃粘膜,引起胃息肉疾病的发生。
胃息肉会不会癌变?
胃息肉主要分两种类型,腺瘤性息肉和增生性息肉,75%胃息肉是增生性息肉,10-25%的胃息肉是腺瘤性息肉。
不是所有胃息肉都会癌变,胃息肉会不会癌变,主要跟大小和病理类型有关。
息肉的病理
腺瘤性息肉癌变率为9-20%,增生性息肉癌变率仅为0.3-0.6%。
息肉的大小
直径小于1cm的胃息肉癌变几率不足1%,直径超过2cm的胃息肉癌变概率可达到50%。
息肉的类型
多发性胃息肉比单个胃息肉恶变几率高。
「胃镜」是观察胃腔内病变的关键消化道内镜。
在内镜下,可疑癌变或已经癌变的胃息肉具有特殊的形态特点,无蒂息肉癌变率高,无蒂息肉如表面不光整且呈中央凹陷易癌变。
胃息肉表面光整者癌变率小于5%,表面呈乳头状者约近35%,呈菜花状或分叶状者约为50%。
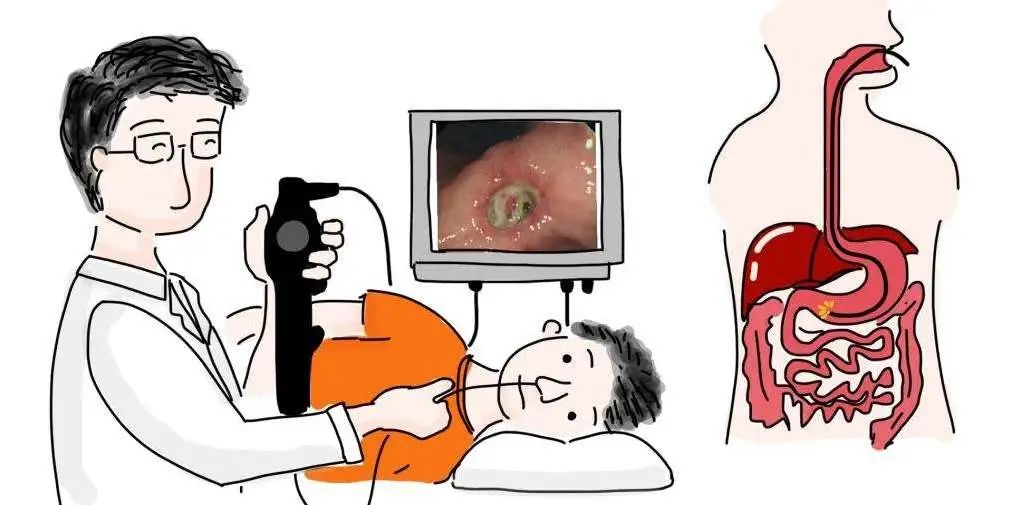
如何切除胃息肉?
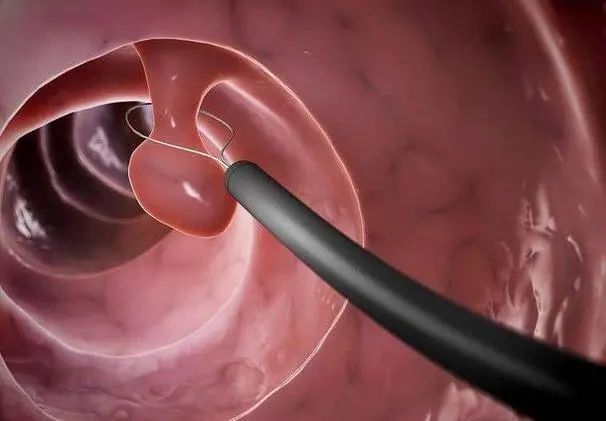
胃息肉无论良恶性,一旦生长,都会有进一步长大,发生恶变、生长过程中出现溃疡出血的可能。
其实,只要一发现胃息肉, 无论大小多少,原则上都尽早切除,越早越好。
常用技术
高频电凝切除、氩气电灼、尼龙绳及橡皮圈结扎等。
目前开展最普遍的方法,是高频电凝切除,其原理是利用高频电流产生的热效应使组织凝固、坏死而切除息肉。
操作步骤
先在息肉的基底部,注射导电差的美兰液体,抬高息肉,再将特制金属线圈,经胃镜的活检孔道,插入至胃腔的息肉部位,准确套住息肉的基部,开通高频电流,息肉在电热烧灼作用下断离切除。
从肠息肉到肠癌
仅仅是一次肠镜的距离
现代医疗技术如此发达,有些人没时间到医院检查,既发现不了息肉,等出现了腹痛、便血等症状,才想起来看病。
那么,一做肠镜检查,有些人就已经是肠癌,这就是这么一次肠镜检查的距离。
肠镜检查中,发现一些可疑的消化道病变,通过肠镜的活检孔道,用一次性活检钳,快速、准确地取得这些病变的黏膜标本,然后送至病理科,在显微镜下放大100倍以上进行病理学检测,鉴别病变的良恶性质,为诊断提供病理依据。
肠道活检非常简便,取得的组织仅有几毫米,创伤非常小,患者不会有痛苦。
发现不规则糜烂、溃疡、较大的息肉和肿物应取活检,证实病变的良恶性。
肠息肉怎样切除?
通常不推荐在肠镜检查中,同时做息肉切除。
息肉切除是会对肠道粘膜产生一定损伤的医疗操作,切除息肉后的粘膜创面,肯定有发生出血的现象,如果患者的凝血功能下降,会出血难以阻止,造成患者健康风险。
息肉直径小于0.4CM,数目小于3-4枚,抗凝药停药5天,血常规、凝血功能4项、心电图均正常,可在发现息肉时,直接以钳夹冷切除。
少数患者可在肠镜时切除息肉
在门诊做肠镜发现息肉时,一般建议患者住院,完成全面的术前检查准备。
有长期服用阿司匹林的患者,必须停药5天以上,排除药物对患者凝血功能的影响,以保证安全切除息肉。
如何预防肠息肉复发?
在切除肠息肉后,部分患者在切除一处肠息肉后,还会有概率在肠道再长出新的息肉,是有可能会再发的。
定期复查
息肉切除后,定期肠镜检查,监测肠道愈合情况,严密的肠镜随访。
生活方式
平时生活上注意清淡少油饮食,减轻肠道的消化负荷。
药物控制
对于反复易发息肉的患者,可长期服用阿司匹林,有助抑制粘膜的息肉再生。
完整视频,请戳下方!
(湖北广电融媒体记者 夏天 通讯员 聂文闻 责任编辑 李小涵)










