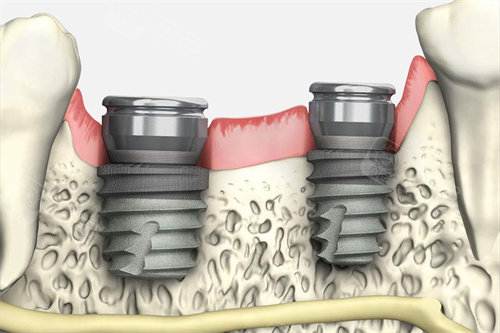
正常胎盘附着于子宫体部的后壁、前壁或侧壁。前置胎盘是妊娠28周后胎盘位于子宫下段、下缘达到或覆盖于子宫颈内口上,低于胎先露部。

凶险性前置胎盘是指既往有剖宫产史或子宫肌瘤剔除术史,此次妊娠为前置胎盘,且胎盘附着于原手术瘢痕部位。凶险性前置胎盘最为危险,易发生胎盘粘连、植入甚至穿透性植入。
前置胎盘的主要危害为产后出血,特别是凶险性前置胎盘,由于胎盘植入可能出现致命性大出血,并由此继发失血性休克、DIC、多器官功能障碍。术前术中瞬时的大量出血还可能导致胎儿失血、失血性休克甚至死亡。据报道,凶险性前置胎盘合并胎盘植入者术中平均出血量3000-5000ml,甚至高达10000ml,输血率近100%,子宫切除率高,严重可危及孕产妇生命。穿透性胎盘植入还可能侵犯膀胱、输尿管、肠管引起相应损伤。
二、MICU前置胎盘围手术期管理特色
(一)精准止血,减少并发症
术中积极恰当使用促宫缩药物加强子宫收缩,依据患者术中情况采用多种缝合止血方式,建立创新性的手术止血技术,实现精准止血。同时,优化输血策略和容量管理,减少失血性休克、DIC等并发症。

(二)多学科协作
术前医学影像中心、医学超声中心、介入科、输血科、泌尿外科、普外科、麻醉科、新生儿科等多学科会诊,根据病情制定个体化手术预案。联合腹主动脉球囊阻断术、膀胱镜置入输尿管支架,有效降低了术中的风险。

(三)产科与重症医学融合
凶险性前置胎盘患者术前常规留置深静脉置管、动脉置管,为术中出现大出血、失血性休克时提供畅通的静脉通路,同时实时监测血压,保障术中安全。术后监测中心静脉压,评估患者容量状态及心功能,降低产后心衰等并发症的发生率,成为凶险性前置胎盘患者救治成功的有力保障。围手术期管理融入床旁超声监测出血、容量评估、镇静镇痛、血栓预防等重症管理策略,多措并举,减少术后并发症发生,促进快速康复。

三、成果及社会影响
近5年MICU收治前置胎盘1300余例,其中凶险性前置胎盘近300例。MICU精细的围手术期管理策略、创新性的手术止血技术、多学科协作,保证了孕产妇的安全,明显减少了产后出血、失血性休克、DIC、MODS等并发症,减少了输血率,近5年子宫切除仅5例,子宫切除率远低于全国平均水平。
团队手术技能日益精湛,社会影响力不断扩大,很多省内外的前置胎盘孕妇慕名而来。贺同强主任先后参加2020年中华医学会围产医学分会举办的全国产科手术操作及缝合技能大赛,获陕西赛区、西北赛区一等奖,获总决赛二等奖;2019年中国医师协会妇产科医师分会举办的第四届母胎医学大会暨第二届产科手术视频大赛,获总决赛二等奖。标志着我院前置胎盘救治能力已经达到了国内领先水平,获得了同行和患者的认可,产生了良好的社会影响。