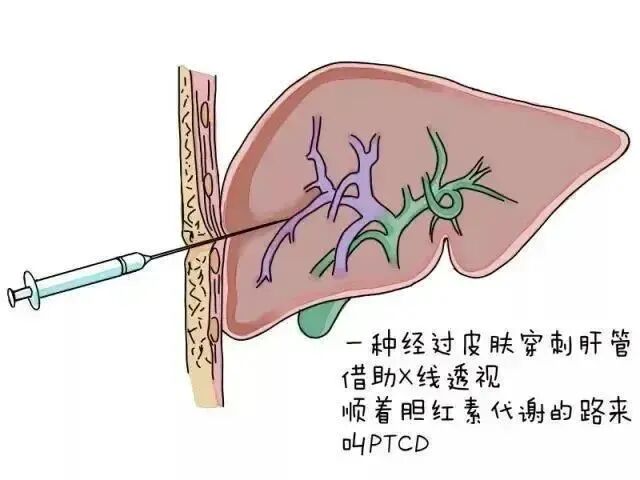
PTCD 全称为经皮肝穿刺胆道引流术,是一种微创手术。它主要是在影像设备(如彩超、X 线等)的引导下进行操作。
其操作原理是通过皮肤和肝脏直接穿刺到胆道,然后置入引流管,将胆汁引流至体外或十二指肠,从而达到减轻胆管压力、缓解黄疸、预防胆管感染的目的。

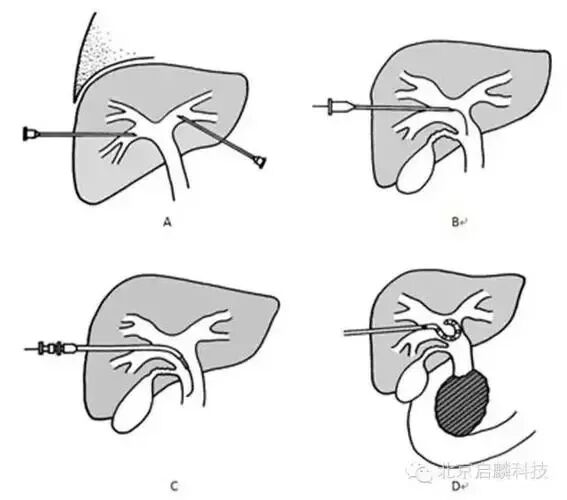
操作方式上,通常先对患者进行局部麻醉,然后在右季肋处进行穿刺,刺入深度约 10cm,一般使用 18 – 20g 的针。在穿刺过程中,若是彩超下穿刺,彩超探头会探查针头位置;若为 CT 引导下穿刺,则会注射造影剂,以明确是否在胆管内。在确定位置后,在穿刺针内置入导丝并撤除穿刺针,循着导丝置入扩张器提前扩张穿刺途径,再循导丝置入引流管,最后缝合固定导管。
PTCD 主要用于多种情况,比如阻塞性黄疸病人的术前引流、晚期胆管癌病人的姑息治疗、胆源性肝脓肿患者控制感染等。对于一些身体状况较差、不适合大型手术的患者,如患有恶性胆道肿瘤(如肝门胆管癌、胆管下段癌、胰腺癌等)且年龄较大的患者,PTCD 是一种有效的治疗选择。
需要注意的是,PTCD 手术虽然具有诸多优势,但也可能会引发一些并发症,如出血、感染、发热等。因此,术后需要密切观察患者的情况,以便及时处理可能出现的问题。
首先,在黄疸病人术前准备方面,当患者因各种原因(如胆管末端肿瘤、胆管末端结石等)导致黄疸时间较长,胆红素水平较高,肝功能受到显著影响时,PTCD 可以发挥重要作用。通过术前进行胆道穿刺引流,一般需要 4 周到 1 个半月左右,能够使黄疸指数下降,恢复凝血功能,从而大大提高手术的安全性,减少术中出血和术后肝衰竭的风险。
其次,对于恶性肿瘤导致的胆管堵塞,如晚期的胰头癌、胆管癌等,患者往往由于肿瘤期别较晚、发生远处转移或身体状况不佳等原因,无法进行根治性手术。此时,PTCD 作为姑息性治疗方法,可以有效减轻胆管压力,缓解黄疸症状,改善患者生活质量,延长生存时间。
再者,在急性胆道感染的治疗中,如急性梗阻性化脓性胆管炎,患者可能处于感染性休克的边缘,手术风险极高。PTCD 能够迅速进行胆道减压,将感染的胆汁引流出来,减轻症状,使急诊手术转化为择期手术,提高手术的安全性。
此外,对于良性胆道狭窄的患者,经过多次胆道修补、重建及胆肠吻合口狭窄等情况导致阻塞性黄疸时,术前进行 PTCD 放置外引流管,能够减轻黄疸,改善肝功能,为后续手术治疗创造有利条件。
总之,PTCD 在多种胆道疾病的治疗中都具有不可替代的作用,为患者的治疗和康复提供了重要的支持。
PTCD 手术前需要进行一系列的准备工作。首先,要检查患者的出、凝血时间和凝血酶原时间,以评估出血风险。同时,进行碘过敏试验,确保患者对造影剂不过敏。对于有胆道感染的病人,需先使用抗生素进行治疗,待症状消失后再行手术。在手术前 30 分钟,要给予患者镇静剂(如硫酸阿托品 0.5mg),以减轻患者的紧张情绪和减少腺体分泌。此外,还需消除病人的恐惧心理,取得其配合。术前要详细了解患者的病情,结合超声检查资料,选择合适的穿刺部位和路径。并且要和家属签订术前知情同意书。
PTCD 手术通常先对患者进行局部麻醉,在右季肋处进行穿刺,刺入深度约 10cm,一般使用 18 – 20g 的针。若是彩超下穿刺,彩超探头会实时探查针头位置;若为 CT 引导下穿刺,则会注射造影剂以明确是否在胆管内。确定位置后,在穿刺针内置入导丝并撤除穿刺针,循着导丝置入扩张器提前扩张穿刺途径,再循导丝置入引流管,最后缝合固定导管。
术后要密切观察患者的情况。首先,要注意肝脏穿刺点是否有出血,常规对患者进行生命体征的监护,如血压、脉搏监测。同时,观察每天胆汁的引流量,正常情况下约 600 – 800ml 左右。还要观察胆汁的性状,随着肝功能恢复,胆汁颜色会逐渐加深。此外,要留意患者是否有胆道感染的症状,如发热等,若出现感染,需及时应用抗生素进行抗感染治疗。患者要避免剧烈运动,保护好引流管道,防止脱出。
PTCD 操作路径短,一般在 20 至 30 厘米之间,而 ERCP 常用内镜长度均在 100 厘米以上。这大大减少了操作难度和时间,提高了操作的成功率。较短的操作路径使得医生能够更快速、准确地完成穿刺,降低了患者在手术中的风险。
部分患者在进行胆管手术后,肠管与胆道的相对关系发生变化,此时 ERCP 治疗会十分困难。但对于这部分患者,若出现胆道梗阻,PTCD 可能是唯一可行的选择。因为 PTCD 直接穿刺肝内胆管,不受先前手术导致的解剖结构变化的限制。
PTCD 途径有丰富多样的胆道引流管可供选择,引流管的口径多样,柔韧性和通畅率等都大大优于 ERCP 途径常用的内涵管及支架管。丰富的引流管选择能够更好地适应不同患者的病情和需求,提高治疗效果和患者的舒适度。例如,对于胆管较细的患者,可以选择较细口径的引流管;对于需要长期引流的患者,可以选择柔韧性和通畅率更好的引流管。
近年来,PTCD 在技术和应用方面不断取得新的突破。在技术层面,超声引导下的PTCD术愈发成熟,其定位更加精准,有效减少了穿刺失误的风险。同时,新型的穿刺针和引流管材料不断涌现,提高了手术的安全性和引流效果。
例如,孝感市中医院肿瘤科成功完成首例超声引导下PTCD,患者王阿姨因胆囊恶性肿瘤伴黄疸进行性加重入院,经治疗后各项指标明显改善。襄阳市中心医院肿瘤微创介入病区也为一名77岁的胆囊癌晚期患者实施了超声引导下PTCD术,患者术后黄疸下降,神志好转。
在研究成果方面,华南理工大学纳米医学和生物材料团队设计并构建了一种肿瘤特异性的自加速前药激活纳米体系PTCD@B,实验表明该体系具有显著的抗肿瘤疗效。
这些最新的研究进展和成功案例充分展示了PTCD在医学领域的蓬勃发展,为更多患者带来了新的希望和更优的治疗选择。
-
引流管管理
保持引流管的通畅,避免扭曲、折叠、受压和滑脱,定期从引流管的近端向远端挤捏。
妥善固定引流管,应用缝线或弹力胶布将其固定于腹壁,防止移位、脱出。
观察引流管的引流情况,记录胆汁的量、颜色以及性质。
-
伤口护理
-
防止感染
-
症状观察
监测生命体征,密切观察病人的腹部体征、症状。
若病人出现穿刺口疼痛,协助其采取舒适的体位,指导进行节律性的深呼吸,必要时遵医嘱给予药物止痛。
留意患者是否有胆道感染的症状,如发热等,若出现感染,及时应用抗生素进行抗感染治疗。
-
注意休息
术后充分休息,避免剧烈运动和过度劳累。
卧床休息时调整适当卧位,避免压迫到引流管。
-
饮食调理
-
观察引流管
-
定期复查
按照医生的建议定期进行复查,了解身体状况和恢复进度。
如发现身体出现异常症状,如发热、腹痛、黄疸等,及时就医。
-
引流管保护
在日常生活中避免对 PTCD 引流管的牵拉。
固定结实,防止意外脱落。
-
特殊情况处理











