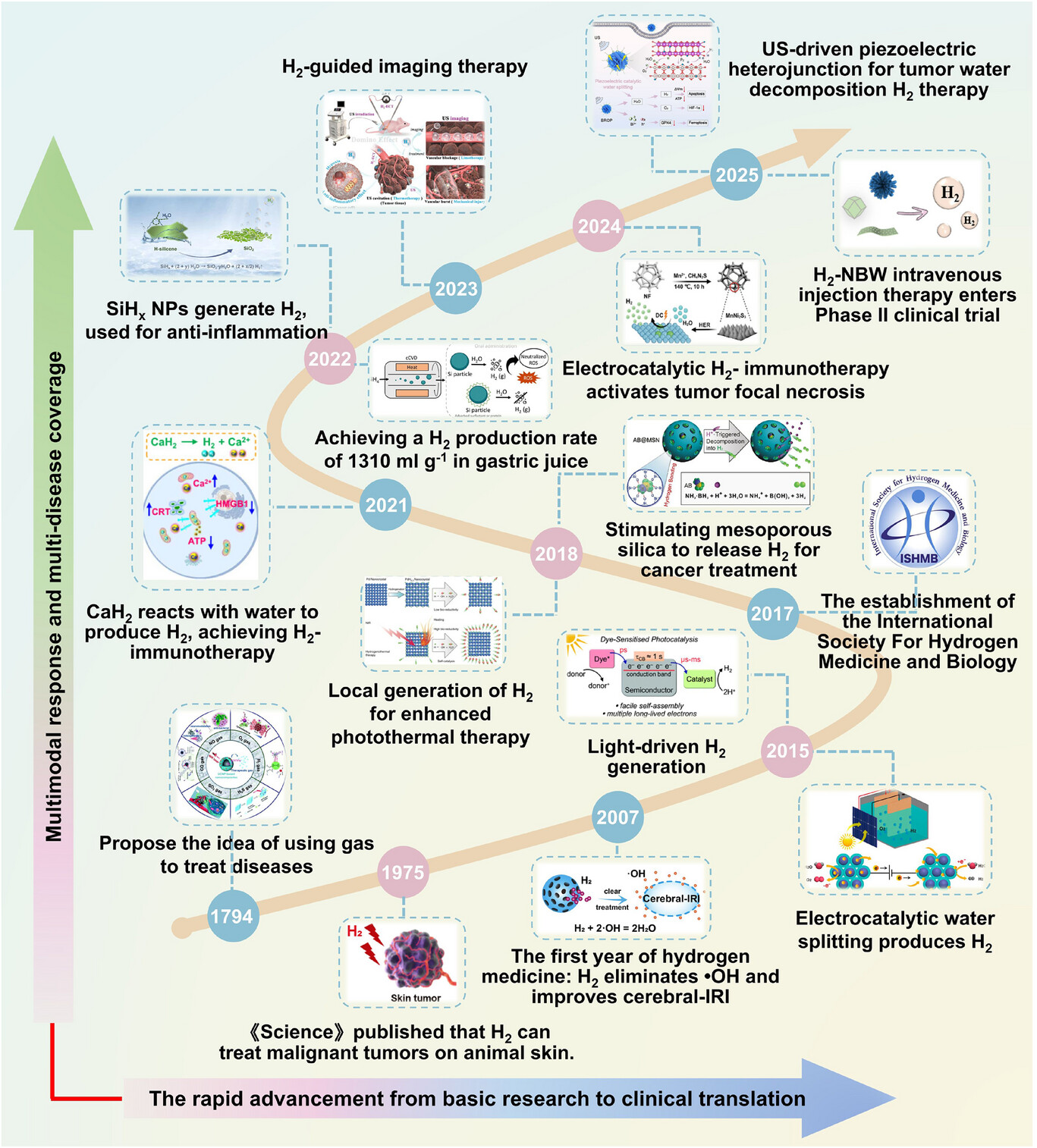
专题笔谈│ 儿童结直肠息肉内镜下切除方法选择原则
葛库库,方 莹
中国实用儿科杂志 2022 Vol.37(12):893-898
摘要
结直肠息肉是儿童消化道常见疾病之一,内镜检查及内镜下息肉切除是目前主要诊断及治疗方式。针对息肉分类选择适宜的切除方式对减少术后并发症至关重要。该文主要围绕儿童结直肠息肉内镜下切除方法的选择原则进行阐述。
关键词
儿童;结直肠息肉;内镜;息肉切除术
基金项目:中华消化内镜创新发展专项(Z-2019-45-2001);福棠儿童医学发展研究中心资助项目(FTSCR-2021-04);西安市儿童医院院级课题特别项目(2020A01)
作者单位:西安交通大学附属儿童医院消化内科,陕西 西安 710003
通讯作者:方莹,电子信箱:970910576@qq.com
结直肠息肉在儿童中的发病率约为1%,是儿童便血和腹痛的常见原因,90%以上为幼年性息肉[1]。尽管儿童结直肠息肉多为单发,但部分息肉可能会引起失血、贫血及肠套叠等并发症,虽大部分息肉为良性病变,但也有部分存在恶变风险,因此儿童结直肠息肉的早期诊断及治疗尤为重要[2]。电子结肠镜检查作为结直肠息肉诊断的金标准,随着其在儿科应用的增加以及内镜技术、器械的创新与优化,内镜下息肉切除已成为结直肠息肉患儿治疗的主要方式。现就儿童结直肠息肉分类、切除目的及切除方法做一综述。
1 结直肠息肉分类
1.1 大小分类 依据息肉直径大小分为:微小息肉[直径(d)≤5 mm]、小息肉(5<d≤10 mm)、大息肉(10<d≤20 mm)、巨大息肉(d>20 mm)[3]。
1.2 肉眼形态学分类 依据息肉形态及与黏膜平面的关系,山田分型[3]将息肉分为Ⅰ型:隆起的起势部较平滑而无明确的境界,呈丘状;Ⅱ型:隆起的起势部有明确的境界,呈半球状;Ⅲ型:隆起的起势部稍小,有亚蒂;Ⅳ型:隆起的起势部有明显的蒂部。
1.3 组织病理学分类 依据组织病理结果分为腺瘤性息肉、错构瘤性息肉、炎性息肉、锯齿状息肉[4]。
2 内镜切除目的
2.1 完善组织病理学检查 儿童结直肠息肉的诊断主要依靠内镜表现及组织病理学检查,且完整切除并整块病理评估较内镜下活检准确性更高。
2.2 减少息肉相关并发症 切除后,可减少儿童结直肠息肉伴随的便血、腹痛、腹泻、便秘、肛周肿物脱出、贫血、营养不良、低蛋白血症及肠套叠、肠梗阻等并发症[9-10]。
2.3 预防息肉恶变的发生 切除后可预防部分幼年性息肉及息肉综合征存在的潜在恶变风险[11]。
3 内镜切除方法
3.1 冷/热活检钳钳除术(cold/hot forceps polypec-tomy,CFP/HFP)
3.1.1 CFP 利用活检钳直接钳抓并切除息肉。适用于微小(d≤5 mm)、无蒂息肉,最佳适应证是1~3 mm息肉[12-13]。将息肉的头端夹住,适当上提,使其和肠壁保持距离,机械性钳除息肉(图1)。该方法操作性及实用性强,既可达到治疗目的,又不影响病理判断,术后穿孔等并发症发生率小[14],但缺点是复发率高。Lee等[15]研究发现,经CFP钳除的微小息肉,创面边缘及基底部多部位活检显示完全钳除率只有75.9%。
3.1.2 HFP 在CFP基础上,通过高频电流灼烧息肉及创面止血。适用于微小(d≤5 mm)息肉,最佳适应证为d≤5 mm的有蒂息肉。以热活检钳将息肉头端夹住,适当上提,使其和肠壁保持距离后开始电凝,过程中息肉基底部因黏膜组织蛋白变性而呈现色泽变白时即停止电凝,钳除病变。该切除方法具有即时止血且出血率低的优点,且可通过电灼创面周围黏膜达到完全切除息肉的目的。但因电凝过度有穿孔、出血风险及可能损伤活检组织而影响病理判断等缺点,临床已不常用[12, 16]。
3.2 冷/热圈套器切除法(cold/hot snare polypect-omy,CSP/HSP)
3.2.1 CSP CSP通过使用金属环圈套息肉蒂部,并通过机械方式切割息肉蒂部。欧洲胃肠内镜协会推荐CSP作为小息肉(5<d≤10 mm)的首选切除方法[17]。操作时保持视野清晰,在圈套时,圈套器应尽量靠近蒂部息肉侧,与肠壁保持一定距离,待圈套器收紧后,可轻微抖动,观察是否套入周围正常黏膜,避免损伤肠壁。仔细观察后方可完全收紧圈套器,借助机械力量离断息肉。如果息肉形态异常,伴有糜烂出血、活动度差、触之易出血等表现,则应适当扩大圈套范围,包含部分周围正常的黏膜,利于更全面的病理切缘评估。术者在操作时忌暴力,尽量保持患儿体位固定、镜身相对稳定,避免因体位及镜身位置改变而造成息肉圈套后黏膜撕裂。术后需仔细观察息肉残端出血情况,必要时在内镜下使用钛夹止血[18]。一项荟萃分析结果显示,CSP与HSP完整切除率差异无显著性,但其手术时间显著缩短[19],同时CSP对黏膜下动脉的损伤程度低,延迟出血率也有降低的趋势,对于接受抗血小板或抗凝治疗的患者相对安全[20]。缺点是息肉切除不完整可致病变残留及复发[21-22]。
3.2.2 HSP HSP通过使用金属环圈套息肉蒂部,配合电灼烧,使组织表面干燥,蛋白质变性凝固坏死,达到切割治疗的目的。适用于无蒂小息肉(5<d≤10 mm)及大息肉(10<d≤20 mm)切除,亦可作为体部>10 mm或顶端>20 mm的有蒂息肉切除[18]。操作时保持视野清晰,充分暴露息肉蒂部,圈套蒂部时与肠壁保持一定距离,切除过程应避免形成闭合回路,灼伤邻近肠壁。对于粗蒂息肉,可联合尼龙绳进行根部套扎,后予以电切;因扁平息肉直接电切或电凝,易损伤肌层甚至引起穿孔,不推荐应用该方法。儿童肠壁黏膜薄,为降低出血风险,切除时常选择以凝代切的方式。部分较大息肉切除时可选择“凝-切-凝”混合模式。对于多头较大息肉采取分块切除的方式。操作时应避免电凝时间过长,防止电凝综合征(post polypectomy electrocoa-gulation syndrome,PPECS)。PPECS是电切时电流局部刺激并穿透肠壁浆膜层引起的非穿孔性渗出,导致腹膜炎症反应,为结肠息肉切除术后并发症。通常发生在术后48h内,主要表现为腹痛及发热,文献报道其发生率在0.5%~1.2%[23]。息肉切除后需仔细检查创面及周围黏膜有无出血,对于息肉较大、带蒂、肌层损伤或疑似穿孔时应选择内镜下钛夹封闭,防止迟发性出血和穿孔。对于短蒂型大息肉,术前应准备钛夹和止血钳,术后应及时封闭创面止血,必要时应用尼龙线加固创面[24- 25]。对于切除≥10 mm结直肠无蒂息肉,HSP仍是首选方法[17]。典型病例见图2。HSP常因延迟灼烧效应,损伤黏膜下层动脉,导致迟发性出血[19]。
3.3 内镜下黏膜切除术(endoscopic mucosal rese-ction,EMR) EMR是将黏膜下注射液(生理盐水等)注射于息肉处黏膜下层,分离黏膜层与固有肌层,目的是为手术提供安全区,然后术者通过圈套器、高频电流将息肉圈套切除。欧洲胃肠镜学会相关指南推荐用于≤20 mm的结肠病变和≤25 mm的直肠病变[17]。随着儿童消化内镜技术的发展及日渐成熟,目前EMR已经成为儿童结直肠巨大无蒂息肉以及有恶变倾向息肉的常用切除方法。
EMR包括黏膜下注射、圈套、切除3个步骤。操作方法:经注射针在息肉基底部头侧注射盐酸肾上腺素溶液(1∶10 000)或其他黏膜注射液,分离黏膜层与固有肌层使息肉充分抬起,即抬举征阳性,在操作过程中可避免切除黏膜时损伤固有肌层,提高操作安全性,降低术后创面出血的风险。圈套切除步骤及注意事项同HSP。典型病例见图3。EMR主要适用于较小平坦型息肉,操作得当,可避免出血,电凝对病理标本损伤小,同时便捷、费用低。对20 mm以上广基及黏膜下隆起切除尚有局限[26]。
3.4 内镜下黏膜剥离术(endoscopic submucosal dissection,ESD) ESD是近年来引进并快速发展的内镜治疗新方法,是在内镜下利用电刀对病变进行黏膜下剥离的一种微创技术。对于直径>20 mm且需一次性切除的广基息肉可行ESD切除[27]。此方法儿童息肉少用,对于有特殊家族病史或恶变可能者使用。
ESD包括确定病变范围和深度、标记、黏膜下注射、切开、黏膜下剥离、创面处理、术中并发症处理共7个步骤[28]。操作时应先行常规内镜检查,准确标记病变范围,明确病变大小、起源、性质等,于病变周围标记点行多点黏膜下注射(注射液选择生理盐水,伴或不伴盐酸肾上腺素、透明质酸钠、甘油果糖等),使病变充分抬起,与肌层分离。然后切开黏膜边缘,如出现出血需及时处理,可冲洗创面寻找出血点后电凝止血。在剥离过程中,应依据病变具体情况,必要时适当进行反复黏膜下注射以使病变能够充分隆起。病变完整切除后,应对创面进行有效的止血处理,警惕肠道穿孔的发生。选择合适的黏膜下注射药物及辅助药物、保持病变抬起、创面及时止血、使用透明帽、翻转内镜、改变体位等有助于保持操作视野清晰、降低操作难度及术中术后并发症的发生[28-29]。ESD可实现较大病变(d>2 cm)的完整切除,利于提供准确的病理诊断分期[23],研究显示其整块切除率优于EMR(90.8% vs. 33.0%)[30]。因黏膜切除面积大、操作时间长、操作复杂等因素,导致并发症发生率较高[22],有研究显示其穿孔、出血率高于EMR[31]。
3.5 氩离子凝固术(argon plasma coagulation,APC) APC是经电离氩气后产生的氩离子传导高频电流至病变组织产热,进而实现凝固、干燥、灭活病变组织的一种非接触式电凝技术[32]。适用于多发小息肉、扁平或宽基息肉、息肉残余组织的失活以及息肉切除后残端出血的止血[25, 30]。
操作时将APC探针头端置于息肉上方2 mm处,依据息肉大小及部位设置流量及功率,每次凝固治疗1~3 s,内镜下可见息肉组织泛黄、泛白或变黑。APC在操作过程中电极未直接接触组织,可降低出血风险,且最大凝固深度可达到3~4 mm有助于降低穿孔风险。在手术时切勿过度充盈肠腔,避免长时间固定一处喷凝,息肉黏膜下注射有助于局限热损伤范围,从而降低穿孔风险。该切除方法具有安全、高效、术后愈合快、并发症少的优点[12-13, 32],缺点是无法行组织病理学检查。
Desai等[33]的研究结果显示,对6 mm以下息肉,CFP和CSP在完整息肉切除率方面差异无统计学意义,且前者更易取得活检组织。同时研究发现,CSP的完整息肉(<7 mm)切除率高于CFP(96.6% vs. 86.6%)[34]。研究显示,在4~9 mm息肉的完全切除率上,CSP/HSP切除差异无统计学意义(98.2% vs. 97.4%)[35]。与HFP相比,CSP能明显提高3~5 mm息肉的整块切除率(99.3% vs.80.0%)及完全切除率(80.4% vs. 47.4%),活检组织严重受损率1.3%,明显低于HFP(52.6%)[36]。
总之,基于儿童特点、息肉分类、切除目的、术后并发症等因素,如何选择更安全有效的术式是息肉切除的关键。微小息肉可以选择CFP/HFP或CSP/HSP,但需注意HFP及HSP对病检的影响。有蒂息肉可以选择圈套器切除法,短粗蒂、广基底可选择EMR,巨大有蒂息肉可选择分次EMR,广基且需要完整切除的巨大息肉可选择ESD。APC可解决息肉切除后的组织残余,超声内镜可协助判断病变组织的起源,有助于EMR、ESD黏膜下注射范围的选择,也可根据术中情况合理选择多种切除方式联合及预防出血方式,如圈套器套扎电凝电切术联合金属钛夹、EMR+圈套器、EMR+圈套器+APC等。
此外,因儿童肠道黏膜薄弱、年龄小、配合度差等,治疗过程中易出现不可控制的挣扎、扭动,导致肠穿孔等风险增加。因此,建议在麻醉管理下进行内镜下息肉切除。根据不同部位肠道的特点(如乙状结肠的游离度高、盲肠升结肠随呼吸摆动幅度大等),对不同位置息肉选择适宜的麻醉方式,必要时行气管插管全身麻醉[34]。
4 结语
随着电子结肠镜在儿童应用的普及,儿童结直肠息肉的检出率也在不断提高,有安全、舒适、微创等优点的内镜下切除已成为息肉的首选治疗方式。结合上述研究结论及笔者所在中心经验,建议在儿童结直肠息肉切除时,应基于个体化治疗原则,综合患儿健康状况、息肉类型、切除目的、切除方法及医师操作经验和诊疗条件等因素做出最优选择。本文对儿童结直肠息肉常见的内镜下切除方法进行了总结,见表1。但目前世界范围内关于儿童结直肠息肉的切除并未形成标准化操作,对于切除前后是否使用钛夹,以及钛夹能否降低术后出血等尚存在争议,未来需要更多高质量、大样本临床研究来证实。
参考文献 (略)
(2022-09-25收稿)