AT定义:所有心房起源的心动过速超过100 bpm被归类为AT,包括非折返性AT和折返性AT。非折返性AT涉及自律性增强和触发活动,而折返性AT则包括局部折返性AT和大折返性AT。
鉴别设备检测的临床和亚临床AT与AF:尽管从12导联心电图通常可以鉴别AT和AF,但由于心房瘢痕相关激活激动的轻微变化,诊断可能存在困难。使用经食管超声心动图等影像学检查有助于进一步确认。
临床表现:AT常见症状包括心悸和/或“心跳加速”,也可能表现为呼吸困难、胸痛或运动能力下降。在持续性AT患者中,心率超过150 bpm时症状会更早出现。
手术期间及术后患者护理
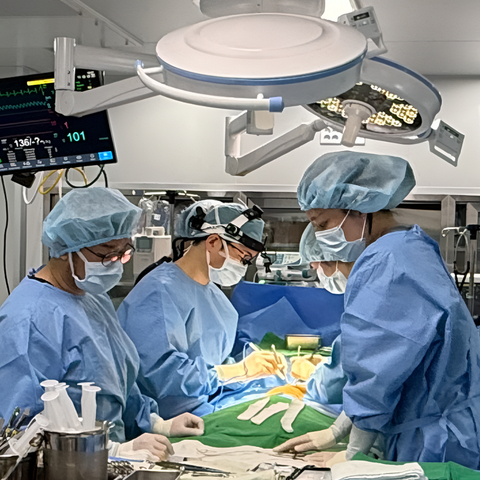
麻醉与通气:AT消融手术可以在清醒镇静、深度镇静或全身麻醉下安全进行,具体取决于患者的危险因素和麻醉可用性。深度镇静或全身麻醉可能限制AT的诱导性,但可提高导管稳定性。
安全性:静脉注射肝素以达到活化凝血时间>300秒是预防左心房标测/消融过程中血栓栓塞事件的推荐方法。确保血管通路的安全性以及避免液体超负荷对于维持血流动力学稳定至关重要。
复发与心率监测:建议在AT消融后进行心电图监测,以识别需要持续AAD治疗或重复消融的高风险患者。个体化随访计划有助于优化SMART-AT框架内的患者管理。
标测与消融的考虑
导管设置:大多数情况下,激动标测可以通过少量诊断导管完成。多极导管通常插入冠状窦作为参考标记。第二个多极高分辨率标测导管可用于快速标测心房。
诊断性电生理操作:右室超速起搏是一种快速诊断工具,如果心房周期长度加速至起搏周期长度且心动过速在起搏停止后持续,则A-A-V反应诊断为AT。
AT定位的拖带标测:心房超速起搏略短于心动过速周期长度可作为关键诊断元素。通过拖带标测可以确认折返机制并帮助确定潜在的关键峡部。
局灶性AT
定义:局灶性AT定义为从离散焦点发出并在心房内离心传播的激动模式。传统上,局灶性AT包括覆盖高达75%心动周期长度的激动标测。
机制:局灶性AT的两种非折返机制包括增强的自律性和触发活动。触发活动可能是由于后去极化引起的再次去极化。
定位:局灶性AT不随机分布在心房中,而是聚集在特定解剖位置。最常见部位包括三尖瓣环、终末嵴、肺静脉和间隔旁区域。
总体结论
本共识声明详细描述了AT的分类、机制、诊断和治疗方法,强调了导管消融在维持窦性心律中的重要性。特别是针对复杂病例,提出了结合高分辨率标测、拖带标测和解剖学考虑的综合策略。通过详细的电生理标测和先进的信号分析,能够准确识别和定位AT的关键区域。此外,不同类型的AT(如局灶性、局部折返性和大折返性)需要不同的消融策略和技术。未来的重点应放在改进AT机制的精确诊断、优化消融策略和能量参数选择,以及开发新的预防性消融技术。同时,利用大数据和机器学习预测患者预后并个性化治疗方案也是重要的发展方向。
图1:房性心动过速(AT)机制。3示意图展示了AT的不同机制。左图显示非折返性AT及其局灶性激动模式4;右图显示折返性AT,包括局部折返性AT(LRAT ;其亚型为小折返折返(SRAT)和微折返(MiRAT)和大折返性AT(MRAT) ;其他经典 MRAT 包括左心房顶部依赖性及三尖瓣依赖的MRAT 详见正文)。
图2 房颤(AF)与房性心动过速(AT)的鉴别特征
图3:单导联与多导联心电图在房性心动过速(AT)检测与诊断中的应用,以改善症状–心律纠正相关性及治疗指导
图4: 设备检测的房速DDAT 与 设备检测的房颤DDAF 的鉴别
图6:房颤(AT)管理的电生理解剖学。 A,心房解剖结构图,这些区域对于房颤的安全、成功定位、特征描述及治疗至关重要。 B,大多数情况下,体表心电图V1和I导联有助于快速区分左心房与右心房起源的心动过速。
图7:折返性AT消融前经食道超声工作流程
图8:临床复杂性指标
图9:接受AT消融术患者的手术复杂性管理
图10:心房电生理学的神经调控
图11:房颤(AT)消融术后房颤/心房颤动(AF)复发预测的风险分层
图12:鉴别AT特征的超速起搏
图13:AT标测工作流程
图14:Marshall静脉酒精注射步骤图
图15:AT消融工作流程
图16:解剖学峡部与实用峡部的消融
图17:复杂AT标测的工作流程
图示:SMART-AT 10点诊疗方案。该图表摘要总结了指导心房性心动过速患者管理的SMART-AT框架的10个要点。要点1-3(蓝色)强调标准化的3项患者评估与操作安全性;要点4-8(绿色)概述了基于机制的房速定位方法及针对新发与继发心律失常的局灶性、局部折返性及大折返性房性心动过速的4种消融策略;要点9-10(紫色)通过协作研究突显机构质量与未来创新。
文章转载来源:循环在线